- Причини і механізми демиелинизации
- На шляху до діагнозу
- Розсіяний склероз
- Відео: МРТ в діагностиці демієлінізуючих змін при РС
- хвороба Девіка
- Прогресуюча мультифокальна лейкоенцефалопатія (ПМЛЕ)
- Синдром Гієна-Барре
- Особливості лікування демієлінізуючих захворювань
Автор: А. Олеся Валеріївна, к.м.н., практикуючий лікар, викладач медичного ВНЗ
З кожним роком зростає число захворювань нервової системи, що супроводжуються демиелинизацией. Цей небезпечний і здебільшого незворотний процес зачіпає біла речовина головного і спинного мозку, призводить до стійких неврологічних розладів, а окремі форми не залишають хворому шансів на життя.
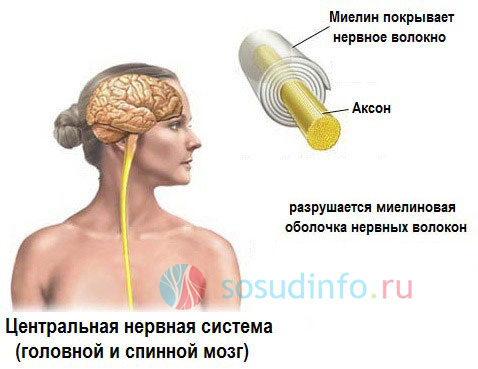
Демієлінізуючі захворювання все частіше діагностуються у дітей і щодо молодих осіб 40-45 років, з'являється тенденція до атипового перебігу патології, її поширенню в ті географічні зони, де раніше захворюваність була дуже низькою.
Питання діагностики і лікування демієлінізуючих захворювань і раніше залишається складним і маловивченим, проте дослідження в галузі молекулярної генетики, біології та імунології, активно проводяться з кінця минулого століття, дозволили зробити крок вперед в цьому напрямку.
Завдяки зусиллям вчених, пролито світло на основні механізми демиелинизации і її причини, розроблені схеми лікування окремих захворювань, а використання МРТ в якості головного методу діагностики дозволяє визначити почався патологічний процес уже на ранніх стадіях.
Причини і механізми демиелинизации
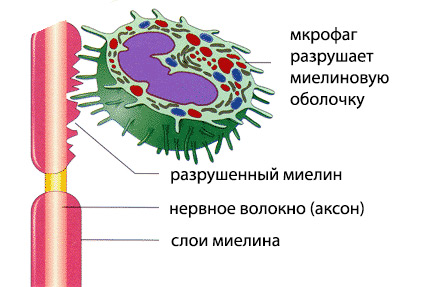
В основі розвитку демієлінізуючих процесу лежить аутоиммунизация, коли в організмі утворюються специфічні білки-антитіла, атакуючі компоненти клітин нервової тканини. Розвивається у відповідь на це запальна реакція призводить до необоротного пошкодження відростків нейронів, руйнування їх мієлінової оболонки і порушення передачі нервових імпульсів.
Фактори ризику демиелинизации:
- Спадкова схильність (пов'язана з генами шостий хромосоми, а також мутаціями генів цитокінів, імуноглобулінів, білка мієліну);
- Вірусна інфекція (герпетична, цитомегаловірусна, Епштейн-Барр, краснуха);
- Хронічні вогнища бактеріальної інфекції, носійство H. рylori;
- Отруєння важкими металами, парами бензину, розчинників;
- Сильні і тривалі стреси;
- Особливості раціону з переважанням білків і жирів тваринного походження;
- Несприятлива екологічна обстановка.
Помічено, що демієлінізуючі ураження мають деяку географічну залежність. Найбільше число разі реєструється в центральній і північній частині США, Європи, досить високий рівень захворюваності в Сибіру, Центральної Росії. Серед жителів країн Африки, в Австралії, Японії та Китаї, навпаки, демієлінізуючі захворювання зустрічаються дуже рідко. Расова приналежність теж відіграє певну роль: європеоїди серед пацієнтів з демиелинизацией переважають.
Аутоімунний процес може запускатися сам при несприятливих умовах, тоді першорядну роль відіграє спадковість. Носійство певних генів або мутації в них призводять до неадекватної продукції антитіл, що проникають крізь гематоенцефалічний бар'єр і викликають запалення з руйнуванням мієліну.
Іншим важливим патогенетичним механізмом вважають демієлінізацію на тлі інфекцій. Шлях розвитку запалення при цьому дещо іншою. Нормальною реакцією на наявність інфекції вважається утворення антитіл проти білкових складових мікроорганізмів, але трапляється, що білки бактерій і вірусів так схожі з такими в тканинах хворого, що організм починає «плутати» своє і чуже, атакуючи одночасно і мікробів, і власні клітини.
Запальні аутоімунні процеси на перших етапах захворювання призводять до оборотним порушень проведення імпульсів, а часткове відновлення мієліну дозволяє нейронам виконувати функції хоча б частково. Згодом, руйнування оболонок нервів прогресує, відростки нейронів «оголюються» і передавати сигнали просто нічим. У цій стадії з'являється стійкий і необоротний неврологічний дефіцит.
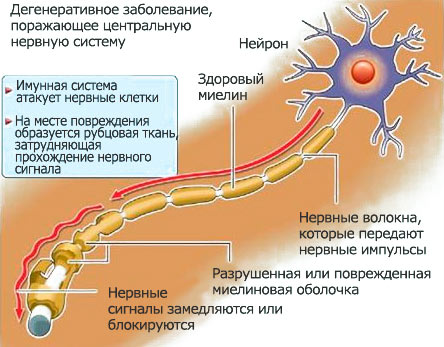
На шляху до діагнозу
Симптоматика демиелинизации надзвичайно різноманітна і залежить від локалізації ураження, особливостей перебігу конкретного захворювання, швидкості прогресування симптомів. Зазвичай у пацієнта з'являються неврологічні порушення, які часто носять тимчасовий характер. Першими симптомами можуть стати зорові розлади.
Коли хворий відчуває, що відбувається щось не те, але виправдати зміни втомою або стресом вже не виходить, він вирушає до лікаря. Запідозрити конкретну різновид демієлінізуючого процесу тільки виходячи з клініки надзвичайно проблематично, та й в наявності самої демиелинизации не завжди є чітка впевненість у фахівця, тому без додаткових досліджень не обійтися.
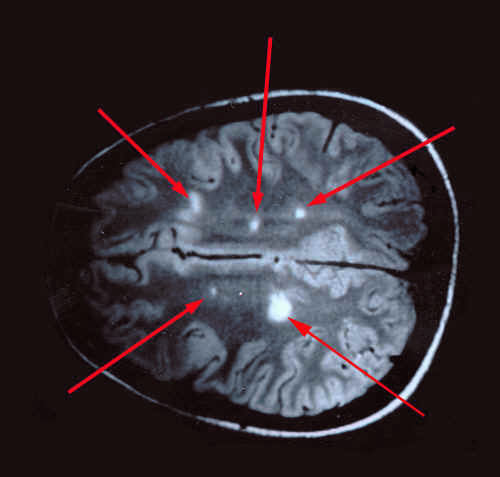
приклад вогнищ демієлінізації при розсіяному склерозі
Головним і дуже інформативним способом діагностики демієлінізуючого процесу традиційно вважається МРТ. Цей метод нешкідливий, може бути використаний для пацієнтів різного віку, вагітних жінок, а протипоказаннями виступають надмірна вага, боязнь замкнутих просторів, наявність металевих конструкцій, що реагують на сильне магнітне поле, психічні захворювання.
Круглі або овальні гіперінтенсивні вогнища демієлінізації на МРТ виявляються переважно в білій речовині під кірковим шаром, навколо шлуночків мозку (перивентрикулярно), розсіяні дифузно, мають різні розміри - від декількох міліметром до 2-3 см. Для уточнення часу утворення вогнищ використовується контрастне посилення, при це більш «молоді» поля демиелинизации краще накопичують контрастну речовину, ніж давно існуючі.
Основне завдання невролога при виявленні демиелинизации - визначити конкретну форму патології і вибрати відповідне лікування. Прогноз неоднозначний. Наприклад, з розсіяним склерозом можна прожити десяток і більше років, а при інших різновидах тривалість життя може бути рік і менше.
Розсіяний склероз
Розсіяний склероз (РС) - найбільш часто зустрічається форма демиелинизации, на яку страждає приблизно 2 млн жителів Землі. Серед пацієнтів переважає молодь та особи середнього віку, 20-40 років, частіше хворіють жінки. У розмовній мові люди, далекі від медицини, часто вживають термін «склероз» щодо вікових змін, пов'язаних з ослабленням пам'яті і розумових процесів. РС з таким «склерозом» не має нічого спільного.

В основі захворювання лежить аутоиммунизация і пошкодження нервових волокон, розпад мієліну і подальше заміщення цих вогнищ сполучною тканиною (звідси і «склероз»). Характерний розсіяний характер змін, тобто демиелинизация і склероз виявляються в самих різних відділах нервової системи, не показуючи чіткої закономірності в своєму поширенні.
Причини захворювання так і не розгадані до кінця. Передбачається комплексний вплив спадковості, зовнішніх умов, інфікування бактеріями і вірусами. Помічено, що частота РС вище там, де менше сонячного світла, тобто, далі від екватора.
Зазвичай уражаються відразу кілька відділів нервової системи, можливо залучення як головного, так і спинного мозку. Відмінною особливістю вважають виявлення на МРТ бляшок різної давності: від зовсім свіжих до склерозованих. Це вказує на хронічний безперервний характер запалення і пояснює різноманітну симптоматику зі зміною симптомів у міру прогресування демієлінізації.
Симптоматика РС дуже різноманітна, так як поразку зачіпає одночасно кілька відділів нервової системи. Це може означати
- Парези і паралічі, підвищені сухожилкові рефлекси, судомні скорочення окремих груп м'язів;
- Розлад рівноваги і дрібної моторики;
- Ослаблення м'язів обличчя, зміна мови, ковтання, птоз;
- Патологія чутливості, як поверхневої, так і глибокої;
- З боку тазових органів - затримка або нетримання сечі, запор, імпотенція;
- При залученні зорових нервів - зниження гостроти зору, звуження полів, порушення сприйняття кольору, контрастності і яскравості.
Описані симптоми поєднуються зі змінами психічної сфери. Хворі депресивні, емоційний фон зазвичай знижений, з'являється схильність до зневіри або ж, навпаки, ейфорія. У міру збільшення числа і розмірів вогнищ демієлінізації в білій речовині мозку, до змін рухової і чутливої сфери приєднується зниження інтелекту і розумової діяльності.
При розсіяному склерозі прогноз буде більш сприятливим в тому випадку, якщо хвороба починається з порушень чутливості або зорових симптомів. У разі, коли першими з'являються розлади руху, рівноваги і координації, прогноз гірше, так як ці ознаки говорять про поразку мозочка і підкіркових провідних шляхів.
Відео: МРТ в діагностиці демієлінізуючих змін при РС
хвороба Марбурга
Хвороба Марбурга є однією з найбільш небезпечних форм демиелинизации, так як розвивається раптово, симптоми стрімко наростають, приводячи до загибелі хворого в лічені місяці. Деякі вчені зараховують його до форм розсіяного склерозу.
Початок хвороби нагадує загальноінфекційний процес, можливі лихоманка, генералізовані судоми. Швидко формуються осередки руйнування мієліну призводять до різноманітних важким руховим розладам, порушень чутливості і свідомості. Характерний менінгеальний синдром з сильним головним болем, блювотою. Нерідко підвищується внутрішньочерепний тиск.
Злоякісність перебігу хвороби Марбурга пов'язують з переважним ураженням стовбура мозку, де сконцентровані основні провідні шляхи і ядра черепних нервів. Загибель хворого настає через кілька місяців від початку захворювання.
хвороба Девіка
Хвороба Девіка - це демієлінізуючий процес, при якому уражаються зорові нерви і спинний мозок. Почавшись гостро, патологія швидко прогресує, призводячи до тяжких зоровим розладів і сліпоти. Залучення спинного мозку носить висхідний характер і супроводжується парезами, паралічами, порушенням чутливості, розладом діяльності органів таза.
Розгорнута симптоматика може сформуватися приблизно за два місяці. Прогноз при захворюванні поганий, особливо, у дорослих пацієнтів. У дітей - дещо краще при своєчасному призначенні глюкокортикостероїдів і імунодепресантів. Лікувальні схеми поки не розроблені, тому терапія зводиться до зняття симптомів, призначенням гормонів, які підтримують заходам.
Прогресуюча мультифокальна лейкоенцефалопатія (ПМЛЕ)
ПМЛЕ - це демієлінізуюче захворювання головного мозку, частіше діагностується у людей похилого віку і супроводжується множинним пошкодженням центральної нервової системи. У клініці присутні парези, судоми, порушення рівноваги і координації, розлади зору, характерне зниження інтелекту аж до важкої деменції.
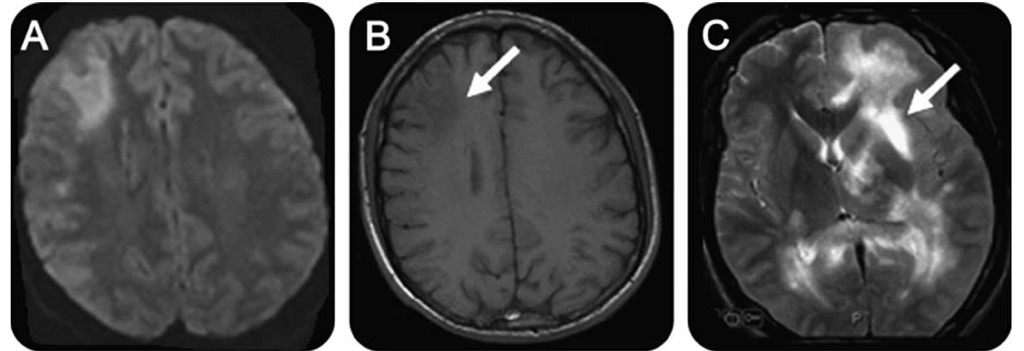
Демієлінізуючі ураження білої речовини головного мозку при прогресуючій мультифокальної лейкоенцефалопатії
Характерною особливістю цієї патології вважають поєднання демиелинизации з дефектами імунітету придбаного характеру, що, ймовірно, і є головним чинником патогенезу.
Синдром Гієна-Барре
Синдром Гієна-Барре відрізняється ураженням периферичних нервів за типом прогресуючої поліневропатії. Серед пацієнтів з таким діагнозом вдвічі більше чоловіків, вікових обмежень патологія не має.
Симптоматика зводиться до парезів, паралічів, болі в спині, суглобах, м'язах кінцівок. Часті аритмії, пітливість, коливання артеріального тиску, що свідчить про вегетативної дисфункції. Прогноз сприятливий, проте у п'ятій частині хворих зберігаються залишкові ознаки ураження нервової системи.
Особливості лікування демієлінізуючих захворювань
Для лікування демиелинизации застосовуються два підходи:
- Симптоматична терапія;
- Патогенетичне лікування.
Патогенетична терапія спрямована на стримування процесу руйнування мієлінових волокон, усунення циркулюючих аутоантитіл та імунних комплексів. Препаратами вибору загальновизнано є інтерферони - бетаферон, Авонекс, копаксон.
Бетаферон активно застосовується в лікуванні розсіяного склерозу. Доведено, що при його тривалому призначенні в кількості 8 млн одиниць ризик прогресування захворювання знижується на третину, зменшується ймовірність інвалідності і частота загострень. Препарат вводять під шкіру через день.
На зниження вироблення аутоантитіл і зменшення утворення імунних комплексів спрямовані препарати імуноглобулінів (сандоглобулин, ІмБіо). Їх застосовують при загостренні багатьох демієлінізуючих захворювань протягом п'яти днів, вводячи внутрішньовенно з розрахунку 0,4 грам на кілограм маси тіла. Якщо бажаний ефект не досягнуто, то лікування може бути продовжено в половинній дозуванні.
В кінці минулого століття розроблений метод фільтрації ліквору, при якому видаляються аутоантитіла. Курс лікування включає до восьми процедур, протягом яких через спеціальні фільтри проходить до 150 мл спинномозкової рідини.
Традиційно при демієлінізації застосовуються плазмаферез, гормональна терапія і цитостатики. Плазмаферез спрямований на видалення з кровотоку циркулюючих антитіл і імунних комплексів. Глюкокортикоїди (преднізолон, дексаметазон) знижують активність імунітету, пригнічують продукцію антіміелінових білків і мають протизапальну дію. Їх призначають на термін до тижня у великих дозах. Цитостатики (метотрексат, циклофосфамід) застосовні при важких формах патології з вираженою аутоиммунизацией.
Симптоматична терапія включає ноотропні засоби (пірацетам), знеболюючі, протисудомні препарати, нейропротектори (Гліцин, семакс), міорелаксанти (мідокалм) при спастичних паралічах. Для поліпшення нервової передачі призначаються вітаміни групи В, а при депресивних станах - антидепресанти.
Лікування демієлінізуючою патології не ставить за мету повністю позбавити пацієнта від недуги зважаючи на особливості патогенезу цих захворювань. Воно спрямоване на стримування руйнівної дії антитіл, продовження життя і поліпшення її якості. Для подальшого вивчення демиелинизации створені міжнародні групи, а зусилля вчених різних країн вже дозволяють надавати пацієнтам ефективну допомогу, хоча прогноз при багатьох формах залишається дуже серйозним.

