- Йогатерапія міжхребцевих гриж Міжхребетні грижі - широко поширена патологія, що заподіює чимало страждань...
- Йогатерапія множинних міжхребцевих гриж (опис практичного випадку)
Йогатерапія міжхребцевих гриж
Міжхребетні грижі - широко поширена патологія, що заподіює чимало страждань людського роду, часом призводить до інвалідизації і в деяких випадках звучить як показання до хірургічного лікування.
Разом з тим міжхребетні грижі - один зі станів, найбільш чуйних до практики йогатерапіі. При регулярній і правильно побудованої практиці в більшості випадків вдається домогтися значного зменшення клінічних проявів (больового синдрому, чутливих і рухових розладів), а також отримати об'єктивні підтвердження позитивної динаміки (наприклад, зменшення розмірів гриж за даними магнітно-резонансної томографії).
Міжхребетні грижі (МПГ) є закономірною стадією перебігу остеохондрозу (ОХ).
Термін «остеохондроз» введений в клінічну літературу A. Hildenbrandt в 1933 році. Під терміном «остеохондроз хребта» (ОХП) розуміють первинний дегенеративний процес в міжхребцевих дисках, що в свою чергу веде до розвитку вторинних змін в кістково-зв'язковий апарат хребта (В.А. Єпіфанов, А.В. Єпіфанов, 2004).
Процес ОХП в даному випадку іменується первинним, так як не має будь-яких конкретних, обов'язкових причин (які дозволили б називати його вторинним); остеохондроз розвивається в результаті сукупності великої кількості факторів, і в різних випадках їх поєднання може бути різним. Однак до основних причин, що викликають остеохондроз хребта, слід віднести:
1) Анатомічні особливості кровопостачання міжхребцевого диска: після 22-25 років відбувається облітерація і зникнення судинної системи МПД, внаслідок чого в подальшому його живлення відбувається шляхом дифузії з прилеглих тканин. Таким чином, МПД стає «заручником» кровотоку в оточуючих його тканинах, і при зниженні кровообігу порушується процес забезпечення тканин МПД водою (що особливо важливо для підтримки його оптимальної структури і функцій) і поживними речовинами. Це призводить до дегідратації МПД, зниження його еластичних і амортизаційних властивостей, втрати нею своєї нормальної структури.
2) Відсутність оптимального рухового режиму - гіподинамія призводить до зниження кровотоку в оточуючих МПД м'язах (і отже, до порушень трофіки МПД); надлишкові ж фізичні навантаження (особливо пов'язані з надмірним вертикальним, осьовим впливом на хребет) також сприяють здавлення, дегідратації і дегенерації диска. До цієї ж групи належить професійна діяльність з тривалим вимушеним положенням тіла (хірурги, стоматологи, бухгалтера і т.п.) - вимушене положення тіла протягом кількох годин призводить до нефізіологічна компресії окремих структур хребетного стовпа і порушення їх трофіки.
3) Генетична схильність: особливості будови зв'язкового апарату (в рамках сполучнотканинної дисплазії) - при надмірній розтяжності задньої поздовжньої зв'язки і інших зв'язкових структур хребта створюються додаткові умови для формування «слабких анатомічних місць» з подальшим грижеобразованія.
4) Надмірна вага і ожиріння, що створюють постійне збільшення осьового навантаження на хребет.
5) Травми хребта.
6) Різні супутні зміни і деформації опорно-рухового апарату: плоскостопість, порушення постави, сколіози.
7) Порушення обміну речовин (цукровий діабет і ряд інших ендокринних захворювань)
8) Дефіцит мікроелементів, вітамінів і білків.
Далеко не всі причини, перераховані вище, зустрічаються у всіх хворих на остеохондроз; до розвитку захворювання призводять різноманітні поєднання етіологічних факторів. Таким чином, остеохондроз хребта слід називати мультифакторна захворюванням.
Остеохондроз хребта широко поширений в популяції: у віці до 20 років синдроми остеохондрозу виявляються у 5,7% населення, 21-30 років - 17%, 31-40 років - 48%, 41-50 років - 71%, 51-60 років - 74%. У осіб старше 60 років частота різних синдромів остеохондрозу досягає вже 80% (Попелянский Я. Ю., 2003).
Відповідно до наведеного вище визначення, процес остеохондрозу починається в міжхребцевого диска: в силу різних факторів МПД втрачає свої початкові властивості, знижується його насиченість водою, пружність і еластичність. Пульпозне ядро висихає, може розпадатися на окремі фрагменти; фіброзне кільце також втрачає свою вихідну структуру, стоншується і тріскається. Пульпозне ядро проникає в дефекти диска, що сприяє подальшим його розривів, випинання і вибухне МПД за межі тіл хребців.
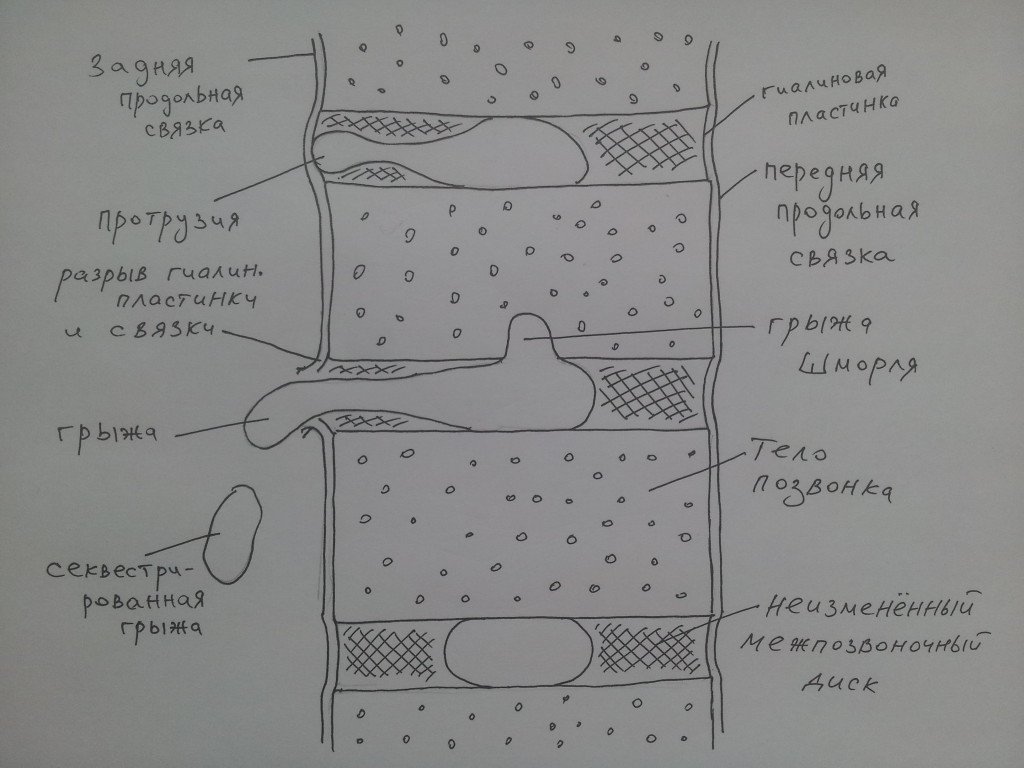
Міжхребцевий диск по периферії оточений гиалиновой платівкою, яка фіксує його, сращіваясь з окістям хребців; крім того, спереду і ззаду МПД обмежений передній і задній поздовжніми зв'язками. При зміщенні пульпозного ядра відбувається "видавлювання" гиалиновой пластинки і зв'язкового апарату; якщо відбувається вибухне МПД без розриву гиалиновой пластинки і зв'язок, це зазвичай називається протрузією.
Наступна за протрузією стадія - розрив гиалиновой пластинки, поздовжніх зв'язок хребетного стовпа і випадання пульпозного ядра за межі тіл хребців, в цьому випадку прийнято говорити про грижу міжхребцевого диска. У разі прориву передньої поздовжньої зв'язки і виходу МПД вперед грижа буде називатися передній. Якщо грижовоговипинання направлено назад (при цьому відбувається розрив задньої поздовжньої зв'язки і випинання пульпозного ядра в просвіт спинномозкового каналу), то така грижа називається задньої. Оскільки задня грижа спрямована в просвіт спинномозкового каналу, вона може впливати на оболонки спинного мозку; якщо ж грижа спрямована убік - бічна грижа - то в цих випадках часто спостерігається проникнення грижі в міжхребцевий отвір і компресія нервового корінця. У тих випадках, коли грижовоговипинання направлено одночасно і назад, і вбік, говорять про задньо-бічній грижі.
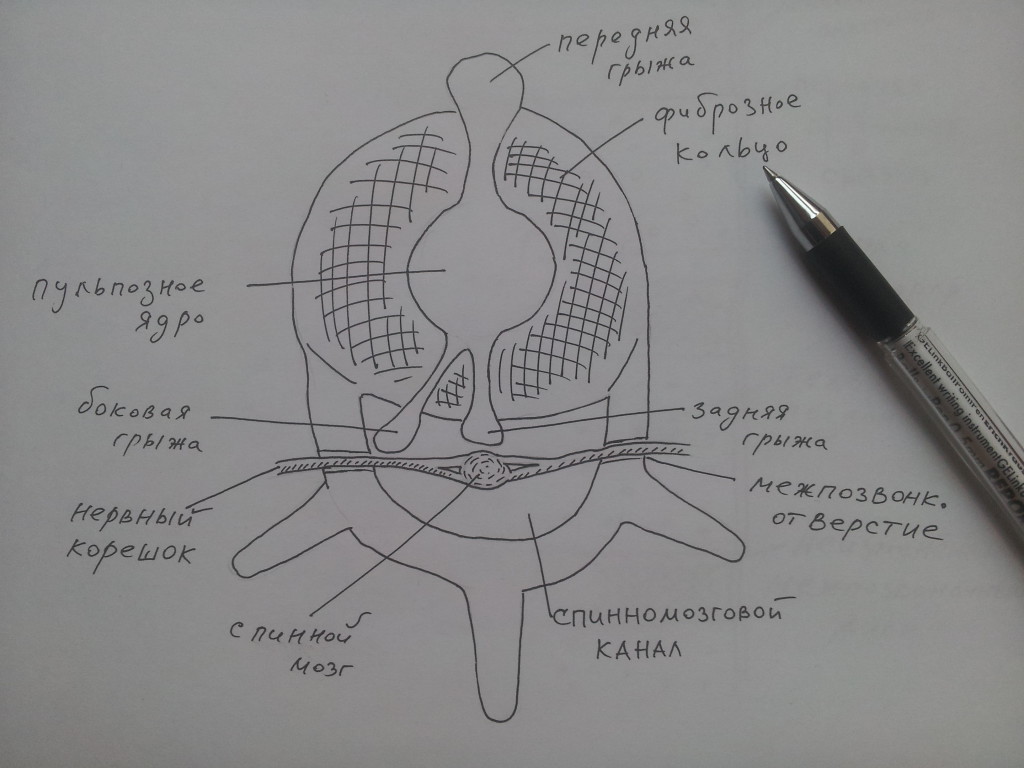
Найбільш яскрава симптоматика остеохондрозу зазвичай обумовлена задніми і заднебоковая грижами, які компремируется нервовий корінець, що в свою чергу призводить до виникнення корінцевих синдромів: здавлення чутливих і рухових волокон нервового корінця призводить до порушень чутливих і рухових функцій. Рухові волокна розташовані по периферії нервового корінця, тому стискаються в першу чергу, що може призводити до виникнення по ходу нерва болю, оніміння, почуття "затікання", мурашок і інших ненормальних відчуттів. Рухові волокна раположен в глибині спинномозкового нерва, і тому страждають не відразу і при більш грубих впливах на нервовий стовбур; в цих випадках може мати місце слабкість іннервіруємих м'язів, аж до втрати здатності до руху, а також атрофії, стоншування і зменшення м'язи в обсязі.
Якщо частина пульпозного ядра відривається від основної його маси і йде в просвіт спинномозкового каналу, така грижа називається секвеструвати ( "секвестр" - окремий фрагмент). Секвеструвати грижа вже не може повернутися в міжхребцевий простір, здатна зміщуватися вздовж спинного мозку, надавати тривалий, стійке тиск на нервові корінці і набагато гірше піддається методам йогатерапіі.
Ще один вид грижі міжхребцевого диска описав G. Schmorl і тому даний варіант називається грижею Шморля - в цьому випадку частина пульпозного ядра проникає в кісткову тканину тіла хребця, утворюючи в ній дефекти і поглиблення. Грижі Шморля часто вважаються діагностичними знахідками, які не проявляються клінічно (В.А. Єпіфанов, А.В. Єпіфанов, 2004), однак на думку Я.Ю. Попелянським, «нерідко проникнення грижі Шморля в тіло хребця може супроводжуватися болем»; останню тезу знаходить підтвердження в клінічній практиці.
Внаслідок описаних вище процесів на рівні міжхребцевого диска починаються вторинні зміни в структурі та функціях кістково-зв'язкового апарату хребта. При переміщенні пульпозного ядра за межі тіл хребців висота МПД знижується, і як наслідок - зміщуються назустріч один одному суглобові відростки хребців, змінюється конфігурація міжхребцевих суглобів, збільшується осьова навантаження на них. Розвивається хронічна микротравматизация хрящових поверхонь, які, частіше в нижележащем хребці, стають нерівними; зменшується їх конгруентність, змінюється внутрішньосуглобове тиск, можуть утворюватися внутрісуглобні хрящові тіла (Продан О.І. та співавт., 1992). Одночасно відбувається «розбовтування» і надмірного капсули суглоба, що сприяє зміщення хребців відносно один одного в горизонтальній площині (туберкульоз). Описані зміни на рівні суглобів іменуються спондилоартрозом.
В силу зміни трофіки і метаболізму в тканини суглобових відростків починається утворення крайових кісткових розростань (остеофитов), які спрямовані на всі боки, включаючи зону міжхребцевого отвору (Junghans H.).
Звуження міжхребцевих отворів - один з ключових патогенетичних моментів остеохондрозу. Тут розташовуються нервові корінці, які зазвичай обмежуються в каналі отвори, і це призводить до розвитку симптоматики корінцевого синдрому. При зниженні висоти МПД зменшується вертикальний розмір міжхребцевого отвору (Turner L., Oppenheimer A., 1936). За рахунок розростання верхнього суглобового відростка одночасно зменшується і горизонтальний розмір отвору (Duus P., Hadley L., 1951). У звуженому отворі здавлення корінця може статися кістковими розростаннями, грижею, що проникає в міжхребцевий отвір. Мінімальна здавлення корінця впливає насамперед на його венозні судини, що призводить до локального порушення венозного відтоку і набряку корінця, а потім набряклі нервовий стовбур здавлюється вузьким каналом міжхребцевого отвору. При тривало поточному здавленні розвивається фіброз корінця, і як наслідок - стійкі порушення здійснюваних ним функцій.
І нарешті, процеси остеохондрозу хребта можуть зачіпати настільки важливий орган, як спинний мозок. На ніжнепояснічном рівні грижа диска або кісткові розростання можуть впливати на стан спинного мозку лише побічно через здавлені корінцево-спинальні судини. А ось в шийному відділі грижове випадання диска назад може призводити до здавлення спинного мозку (Попелянский Я.Ю., 2003). Так чи інакше, міжхребетні грижі або кісткові розростання (як основні прояви остеохондрозу) можуть або безпосередньо деформувати спинний мозок, або здавлювати артеріального венозні судинні елементи спинного мозку, приводячи до хронічних і гострих порушень спинального кровообігу і різноманітним дисфункциям спинного мозку.
Закінчуючи цей короткий огляд причин і механізмів розвитку остеохондрозу, слід зауважити, що дане захворювання - процес насамперед дегенеративний, тобто пов'язаний з природною втратою тканинами своїх властивостей, інакше кажучи - з процесами інволюції, старіння. Остеохондроз - доля всіх представників роду людського: пов'язаний частково з прямоходінням (що дає постійну осьову навантаження на хребці і міжхребетні диски), почасти з генетичними програмами (які змушують в певному віці зникнути судинну мережу МПД), і частково з зовнішніми факторами - такими, як спосіб життя . На останній зі згаданих ми якраз і можемо вплинути, і тут величезною підмогою може стати йогатерапія. Побудова йогатерапіі остеохондрозу і міжхребцевих гриж має будуватися з урахуванням конкретних обмежень (виключаються йогические техніки, здатні погіршити стан міжхребцевих дисків, що збільшують тиск в них) і з введенням в регулярну практику тих елементів, які прицільно сприяють поліпшенню харчування МПД, відновленню їх структури і положення.
Побудова йогатерапіі при міжхребцевих грижах буде детально розглянуто в наступних статтях даного циклу.
Протипоказання
Стратегія йогатерапіі зазвичай будується за двома напрямками: по-перше, з практики виключаються потенційно небезпечні елементи, здатні погіршити перебіг захворювання (при грижах дисків, наприклад, це можуть бути надмірні осьові навантаження, що збільшують тиск на міжхребцевий диск), по-друге, в практику повинні бути введені елементи, цілеспрямовано надають позитивний вплив на захворювання (наприклад, тракційні техніки при грижах дисків).
Крім того, практика повинна бути доступною і легко відтворюється, щоб пацієнт відразу міг взяти її на озброєння. При дотриманні даних вимог практика йоги може називатися терапевтичної.
Йогатерапія міжхребцевих гриж (МПГ) повинна відповідати перерахованим вище вимогам. Розглянемо основні напрямки та принципи, за якими має будуватися програма занять в цьому випадку.
Техніки, протипоказані при грижах міжхребцевих дисків:
Глибокі нахили вперед до прямих ногах.
Стосовно до гриж поперекового відділу - це пашчімоттанасана, уттанасана, Джані сіршасана, а також подібні до них асани, в яких пряма нога (або обидві ноги) наводяться до корпусу: Урдхва мукха пашчімоттанасана, глибокі варіанти падангуштасани і т.п. Стосовно до гриж шийного відділу дане протипоказання стосується глибоких нахилів голови вперед, джаландхара-бандхи, а також асан, в яких вона виконується (сарвангасана, халасана і т.п.).
При згинанні хребта (рух, що відбувається при нахилі) міжхребцевий простір зменшується, збільшується тиск в передніх відділах диска; пульпозное ядро зміщується назад і тисне на задні волокна кільця (AIKapanji, 2009). У тому випадку, якщо пошкодження фіброзного кільця і випадання пульпозного ядра вже мають місце, нахили вперед можуть збільшити або спровокувати грижовоговипинання. Нахили вперед провокують дебют захворювання в 12-13% випадків всіх випадків (Я.Ю. Попелянский, 2003). Це рідше, ніж підйом вантажів (64%), але все ж досить часто, щоб вважати цю позу несприятливою для перебігу остеохондрозу.
При виконанні нахилу до прямих ногах частина цього руху відбувається за рахунок повороту таза на осі тазостегнових суглобів; прийнято вважати, що в цьому випадку поперек залишається прямий, положення хребців відносно один одного не змінюється - отже, такий нахил для попереку безпечний. Однак рухливість тазостегнових суглобів (в тому числі і в цій площині) у різних людей різна; в певний момент обсяг цього руху вичерпується і подальший нахил відбувається вже за рахунок згинання поперекового відділу - з усіма наслідками, що випливають (описаними вище) наслідками. У людей з жорсткими зв'язками і м'язами задньої поверхні стегон поворот таза може обмежуватися також натягом цих структур. Момент, в який припиняється рух тазу і починається згинання хребта, дуже складно точно вловити - йдеться в буквальному сенсі про міліметрах, якими вимірюються співвідношення тіл хребців, розташування пульпозного ядра і фіброзного кільця, і в певний момент Налон вперед, що виконується, як нам здається , за рахунок повороту таза, може призвести до зміщення пульпозного ядра вкінці.
Крім наведених вище біомеханічних причин, нахили до прямих ногах при поперекових грижах можуть надавати негативні ефекти за рахунок впливу на сідничний нерв і іннервіруемие їм структури. Аби не заглиблюватися в анатомічні подробиці, відзначимо лише, що сідничний нерв є найбільшим нервом людського тіла, вдає із себе продовження нервового крижового сплетення, виходить з порожнини таза на задню поверхню стегна і далі йде вниз, розділяючись в області підколінної ямки на мало- і великогомілкової гілки. По ходу сідничного нерва від нього відходять рухові і чутливі гілки до м'язів стегна, гомілки і стопи.
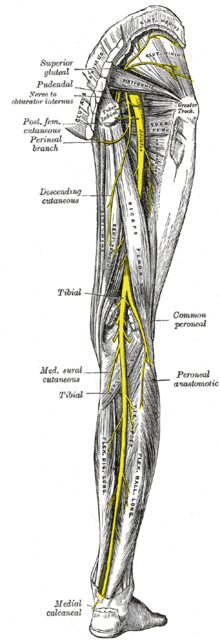
Патологія поперекового відділу хребта дуже часто супроводжується болями по ходу сідничного нерва: пекучого, мозжащего, ломить характеру, ці болі раніше називалися «запаленням сідничного нерва». Пізніше стало відомо, що причина цієї патологічної симтоматики не в запаленні, а в здавленні спинномозкових нервів (найчастіше грижею), що і дає хворобливі відчуття по ходу всього нерва.
При поперековому остеохондрозі і грижах дисків використовується діагностичний тест, званий симптом Ласега: пацієнт в положенні лежачи на спині піднімає вгору ногу, випрямлену в колінному суглобі, при патології поперекового відділу хребта зазвичай при цьому відчувається хворобливість по ходу сідничного нерва і в області попереку. При згинанні ноги в колінному суглобі (!) Біль зникає. Даний симптом виявляється в 61% в стадії загострення, і в 55% в стадії відносної ремісії (В.П. Веселовський, Е.С. Строков, 1971). Поява болів пов'язано не з розтягуванням сідничного нерва, як вважалося раніше: серед м'язів стегна нерв розташовується хвилеподібно, а не прямолінійно; в дослідах на трупах різні автори спостерігали розтягнення нерва лише при значному згинанні ноги в тазостегновому суглобі. У хворих же болі з'являються нерідко вже при згинанні на 10-15 градусів, коли не йде мова про розтягуванні нерва (Я.Ю. Попелянский).
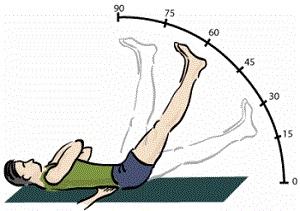
В даному випадку болю і патологічні реакції виникають при розтягуванні м'язів і фіброзних тканин задньої поверхні стегна, що призводить до включення несприятливих рефлекторних механізмів, мабуть, залучають і м'язові елементи поперекового відділу. Тому навіть до таких, на перший погляд, м'яким варіантами згинання в тазостегновому суглобі з прямою ногою, як Супта падангуштасана - 1, слід ставитися обережно, особливо у хворих, які нещодавно перенесли загострення поперекових болів. При цьому слід зауважити, що на практиці Супта-падангуштасана-1 в ряді випадків надає позитивний ефект - мабуть, в цих випадках відбувається рефлекторне зняття м'язових спазмів поперекового відділу.
глибокі прогини
Це наступна категорія технік, непридатних при міжхребцевих грижах. Стосовно до шийного відділу під цим слід розуміти глибокі закидання голови назад в будь-яких положеннях тіла. Що стосується поперекового відділу, то при грижах дисків не слід виконувати всі прогини, які можуть викликати значне посилення поперекового лордозу - в основному це асани, в яких використовуються руки для посилення прогину: Дханурасана, Бхуджангасана, Урдхва мукха шванасана, чакрасана, раджакапотасана і безліч інших .
При збільшенні лордозу будь-якого відділу хребта зменшується діаметр міжхребцевих отворів і підвищується ризик утиску спинномозкового нервового корінця. Крім того, в глибокому прогині існує небезпека зближення задніх країв тіл хребців; при задніх і задньо-бокових Грижовоговипинання це може привести до «ущемлення» грижі між краями хребців і спровокувати секвестрування (відрив фрагмента) пульпозного ядра.
При поперекових грижах допустимі неглибокі прогини, що виконуються лише м'язами спини з положення лежачи на животі, без опори на руки: сарпасана, ніраламба Бхуджангасана, різні варіанти шалабхасани.
Скручують елементи сидячи і стоячи
Фіброзне кільце міжхребцевого диска складається з сполучнотканинних волокон, зрощують з тілами хребців і розташовуються в різних напрямках. При осьової ротації волокна, що йдуть протилежно напрямку руху, розтягуються, а волокна з протилежним напрямком - розслабляються; натяг волокон максимально в центральних волокнах кільця, що мають найбільш косий напрямок. Пульпозне ядро за рахунок цього сильно стискається (AIKapanji, 2009). Наявність вертикальної осьової навантаження, а також додаткових зсувів у вигляді згинання, збільшує тиск на пульпозное ядро і навантаження на фіброзні волокна кільця. Тому при грижах дисків не виконуються скручування сидячи (ардха матсіендрасана, марічіасана і т.д.) і стоячи (всі варіанти стоячих асан типу «паріврітта»). Категорично небажані поєднання скручувань з нахилами (парівріттта Джан сіршасана і їй подібні).
У йогатерапіі міжхребцевих гриж використовуються скручування лежачи в динамічних і статичних варіантах; в даному випадку відсутня осьова вертикальна навантаження, що підсилює тиск на диск, крім того, немає виражених згинання та розгинання. Як показує практика, скручують елементи в горизонтальному положенні хребта безпечні у використанні при наявності гриж дисків.
Осьові навантаження на хребетний стовп
Зрозуміло, збільшення осьового навантаження на міжхребцевий диск здатне посилити грижовоговипинання або спровокувати його. Тому виключаються асани, в яких зростає осьова вертикальна навантаження - наприклад, сіршасана з повною або частковою опорою на голову, Утта падасана і подібні до них при грижах шийного відділу хребта.
Йогатерапія множинних міжхребцевих гриж (опис практичного випадку)
Випадок йогатерапіі міжхребцевих гриж шийного, грудного і поперекового відділу.
Чоловік 45 років. Скарги на періодичні болі в шийному відділі хребта з іррадіацією в плече і руку, оніміння в руках. Регулярні загострення міжреберної невралгії, болі в межлопаточной зоні, грудному відділі хребта. Болі в попереку з іррадіацією в сідницю, тазостегновий суглоб і ногу. Присутній хронічний больовий синдром (люмбалгія і цервікалгія). Загострення часті (кілька разів на рік), купіруються насилу, медикаментозно.
Близько 10 років хронічні запори. Не менше 5 років регулярно (1 раз в тиждень і більше) використовує клізми і проносні. Долихосигма. Хронічний панкреатит. Дискінезії кишечника з вираженим больовим синдромом. Геморой. Хронічний простатит з частими загостреннями.
На МРТ шийного відділу - задні-бічні грижі С3 - С4, С5 - С6, С6 - С7 до 3 мм з частковим проникненням в міжхребцеві отвори. На МРТ грудного відділу - задні-бічні грижі Т6 - Т7, Т7 - Т8 розміром до 3 мм. Поперековий відділ хребта не обстежений. Фізіологічні вигини хребта виражені відносно рівномірно. Сколіотичні викривлення відсутні.
Звернувся для підбору йогатерапіі в липні 2011 року.
У зв'язку з нестабільністю периферичної неврологічної симптоматики практика йогатерапіі підбиралася поступово, починаючи з найбільш простих і безпечних елементів, з поступовим розширенням комплексу щотижня. Індивідуальні заняття проводилися 1 раз на тиждень; крім того, пацієнт щодня виконував рекомендований комплекс самостійно.
Освоювалися м'які суглобові в'яями на всі відділи хребта, кисті і стопи, цикл маджаріасани, неглибокі силові прогини з положення лежачи на животі (сарпасана, варіанти шалабхасани), полегшені динамічні варіанти ардха-навасани, ардха-паванамуктасана, скручування з положення лежачи. Застосовувався як динамічний режим практики, так і статичні елементи - скорочення основних м'язових груп з наступними компенсаторними розтягуваннями (за принципами пост / ізометричної релаксації).
Перший час використовувалися різні варіанти тракцій: на шийний відділ - лежачи на животі з опорою підборіддя на ребра долонь; для грудного і поперекового відділів - ардха Бхуджангасана (в «витягує» варіанті), Уткатасана (зачепившись руками за стропу), Адхо мукха шванасана в висі на ремені та інші. Однак в подальшому тракційні техніки на поперековий відділ були виключені, так як провокували посилення болю в попереку.
Паралельно для поліпшення функцій травної та сечостатевої сфери у регулярну практику вводилися черевні маніпуляції, уджайі з акцентом на вдиху, Ашвіни-мудра, Супта-Баддха-Конасана (без прогину в поперековому відділі), доступні в даній ситуації практики на тазостегнові суглоби (наприклад, обертання в тазостегновому суглобі з положення лежачи). З дихальних очисних практик введена капалабхаті і бхастрика животом, бхастрика плечовим поясом (навіть легкі її варіанти) посилювали дискомфорт в шийно-плечової області).
Для нормалізації стільця в якості супровідної фітотерапії використовувалися ламінарія мелена і слиз насіння льону.
У міру практики відзначалося помірне поліпшення з боку шийного відділу - зменшилися болі в шийно-плечової області, оніміння рук. Восени 2011 року сталося загострення корінцевого синдрому грудного відділу з явищами міжреберної невралгії. Загострення було купировано за допомогою чжень-цзю-терапії (голковколювання та прогрівання полиновими сигарами); використовувалися точки як локально-сегментарні, так і загального спектра дії. Після проведеного курсу чжень-цзю терапії і на тлі подальшої практики йогатерапіі - стабільне поліпшення з боку шийного і грудного відділів.
У наступні півроку практики ліквідовані запори, прояви простатиту, хронічні болі в животі. Припинено використання клізм і сильних проносних. Нормалізувався стілець (в тому числі відзначаються тривалі періоди регулярного стільця без використання навіть слабких проносних засобів). Досягнуто значне поліпшення з боку шийного та грудного відділу хребта - стабільно відсутні болі, оніміння рук.
Досягнуто також деякий помірне поліпшення і з боку поперекового відділу, проте стабільно залишаються уповільнені помірні болі, періодично посилюються і иррадиирующие в сіднично-тазостегнову зону і в ногу.
Влітку 2012 року виконано МРТ всіх відділів хребта. Отримані наступні результати.
У шийному відділі виявлено три грижі (які були раніше), розміри шийних гриж незначно зменшилися (за минулим дослідженням - «грижі розмірами до 3 мм», по свіжому дослідженню - «грижі розмірами 2 мм, 1,5 мм і 1,9 мм) . Нагадаємо, що результати дослідження отримані на тлі значного клінічного поліпшення.
У грудному відділі гріжовоговіпінань не виявлено. Раніше були 2 грижі розмірами до 3 мм. Клінічно з боку грудного відділу - також стійке поліпшення.
У поперековому відділі виявлено 3 дифузні грижі (L3 - L4, L4 - L5, L5 - S1), компремируется дуральний мішок, без секвестрації. Нагадаємо, що раніше поперековий відділ не обстежували і на момент обстеження (через рік занять) больовий синдром зберігається.
Висновки: по шийного і грудного відділу вдалося добитися значного клінічного поліпшення (практично зникли оніміння рук і міжреберні невралгії). При цьому в шийному відділі розміри грижовоговипинань зменшилися незначно (або залишилися такими ж, зі знижкою на похибка) - тобто темпи і виразність поліпшення клінічного не завжди корелюють зі зміною розмірів гриж. Поліпшення кровообігу в області міжхребцевого диска, стимуляція обміну синовіальної рідини міжхребцевих суглобів, локальне поліпшення венозного і лімфатичного відтоку, оптимізація м'язового тонусу в області даного хребетно-рухового сегмента - всі ці фактори самі по собі здатні привести до зникнення симптоматики, навіть при збереженні того ж розміру грижовоговипинання.
У грудному відділі через 10 місяців від початку занять грижі зникли. Це можна пояснювати різними механізмами:
- поліпшення гідрофільних властивостей пульпозного ядра, збільшення висоти диска і «втягування» грижовоговипинання - внаслідок поліпшення процесів дифузії води в область міжхребцевого диска з навколишніх його м'язів. Мабуть, істотне значення рпи реалізації даного механізму мають і тракції.
- склерозування, кальцинування і подальший розпад грижовоговипинання. Виключати такого варіанту не можна, однак не зовсім зрозуміло, як цей процес безпосередньо може бути прискорений фізичними вправами.
- окремими фахівцями озвучується теорія імунного лізису грижі, проте тут виникає цілий ряд питань, які змушують засумніватися в ймовірності даного сценарію. Однак і цей механізм повністю виключати не можна.
Якими б не були механізми ліквідації грижі на тлі регулярної йогатерапіі, даний випадок (як і багато інших спостережень) говорить про те, що на тлі правильно побудованої практики грижі зменшуються або зникають. Зникнення ж клінічної симптоматики при зникненні грижовоговипинання цілком очікувано.
Динаміка поперекових проявів не настільки очевидна. Загострення поперекових болів і явища іррадіації в нижні кінцівки стали менш вираженими, протікають не настільки гостро, значно швидше припиняються. Однак через рік занять больовий синдром повністю ліквідувати не вдалося. Можливо, це пов'язано з регулярними фізичними навантаженнями, які не соотвествующей станом (у пацієнта маленька дитина, якого часто доводиться брати на руки, повертаючись і нахиляючись при цьому). Хороший ефект роблять періодичні (раз в 3-6 місяців) курси акупунктури.
Тобто в даному випадку ефект йогатерапіі реалізується не настільки швидко, як хотілося б. Вельми перспективним предсталяется поєднання методів (йогатерапіі і рефлексотерапії).
Через кілька років активного використання даної методики йогатерапіі, можна сказати, що в більшості випадків вдається добитися стійкого клінічного поліпшення. Найчастіше клінічний ефект супроводжується змінами МРТ-картини (зменшення або зникнення грижовоговипинань).
Автор: Артем Фролов

