- Загальні відомості
- причини
- патогенез
- Класифікація
- Симптоми келоїдних рубців
- ускладнення
- діагностика
- Лікування келоїдних рубців
- Прогноз і профілактика
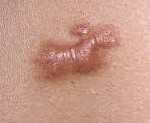
Келоїдних рубець - це обмежене доброякісне розростання сполучної тканини, частіше виникає після травм, термічних і хімічних опіків шкіри, акне. Клінічна картина характеризується утворенням щільного, червоного рубцового валика, наявність якого іноді супроводжується свербінням, печіння, локальним підвищенням температури. Діагностика грунтується на клінічній картині, анамнезі захворювання і диференціації з гіпертрофічних рубців. Лікування келоїдів включає глюкокортикоїди в різних формах, кріо- та лазеротерапію, масаж, компресійні пов'язки, інтерферони, хірургічне видалення.
Загальні відомості
Келоїдних рубець - одна з різновидів патологічних рубців , Відноситься до групи псевдопухлинних фіброматозу. З усіх видів рубців келоїд займає друге місце за поширеністю (після гипертрофического рубця) серед європейців і перше місце серед населення південно-африканських країн. Точних статистичних даних немає. Це пов'язано з низькою кількістю звернень пацієнтів до лікаря при відсутності прогресивного розростання і вираженої клінічної картини. До утворення келоїдних рубців більше схильні чоловіки, що пов'язано з підвищеною частотою отримання травм, а також особи з гормональними порушеннями.
келоїдних рубець
причини
Етіологічні фактори виникнення келоїдів різноманітні. Основними причинами є хірургічні втручання, опіки, проте тригером виникнення рубця у схильних осіб може послужити навіть мікротравма. Розвитку келоїдів також сприяють деякі шкірні захворювання (насамперед, акне ), Що протікають із запаленням глибоких шарів шкіри і грубим рубцюванням. Нерідко рубцева тканина формується в місцях ін'єкцій, татуювань , пірсингу , Особливо в разі їх ускладнення гнійних процесах. Серед факторів, що найбільше значення відіграють:
- Спадковість. На наявність генетичної схильності вказує сімейна поширеність (схильність до утворення келоїдів передається по аутосомно-домінантним типом), велика кількість зареєстрованих випадків вроджених келоїдів, а також підвищена захворюваність у осіб африканського та азійського походження.
- Гормональний дисбаланс. У осіб, схильних до келоїдних рубцювання, достовірно частіше виявляється порушення показників функціонування залоз внутрішньої секреції (щитовидних, паращитовидних, статевих). Найбільший вплив надають кортикостероїди, тому патологічне рубцювання часто можна спостерігати у спортсменів, які вживають анаболічні стероїди. Другим за частотою впливу гормоном є прогестерон - з ним пов'язано збільшення ризику утворення келоїдів при вагітності. Келоїдні рубці частіше виявляються у людей зі смаглявою шкірою, що дозволяє зв'язати їх появу з порушенням синтезу меланіну.
патогенез
Механізм келоїдна рубцювання достовірно не встановлено, проте відомо, що келоїд є результатом порушення процесу нормальної регенерації шкіри. Для келоїдних рубців характерно розростання щільної сполучної тканини ширше початкових меж рани. По всій видимості, це обумовлено надлишковим виробленням фибробластами колагену I типу та його надмірним зосередженням в зоні рубця. При патоморфологічної дослідженні в рубцевої тканини виявляються широкі гіалінізованих пучки колагену тьмяно-рожевого кольору. Існує ряд досліджень, які доводять наявність взаємозв'язку нервово-ендокринної порушень і частоти виникнення келоїдних рубців. У нормі в міру дозрівання рубцевої тканини відбувається зменшення ангіогенезу, але в келоїдах йде постійне освіту неососудов, що обумовлює їх гіперемію.
Класифікація
Всі рубці розділяють на нормотрофіческіе, гіпертрофічні, атрофічні і келоїдні. Для перших трьох типів характерно стадийное формування, світлий колір при остаточній трансформації (колір нормальної шкіри), позитивний і хороший відповідь на терапію. Келоїдних рубець відрізняється від інших патогенезом, швидким і неконтрольованим зростанням, труднощами в лікуванні. В клінічної дерматології келоїди діляться на:
- Справжні (спонтанні). Утворюються без видимих причин, однак, вважається, що їм може передувати мікротравма, дозволив гнійничкові висипання. Улюблена локалізація - обличчя і груди. Справжні келоїди часто мають химерну форму з розгалуженим відростками, що відходять від основного рубця.
- Помилкові (рубцеві). Виникають на місці пошкодженої шкіри після операцій, порізів, опіків, фурункулів , Акне. Не мають певної локалізації. Форма помилкових рубців лінійна, шкіра над ними схильна до виразки.
- Келоїдний фолікуліт (келоїд акне). Зустрічається у чоловіків. Являє собою фолікулярний дерматит волосистої частини голови. Висипання (папули і пустули) зазвичай розташовуються в області потилиці.
За стадії розвитку келоїди поділяються на активні (що ростуть) і неактивні. Активний келоїд знаходиться в процесі зростання і викликає такі симптоми, як свербіж, іноді переходить в біль, оніміння, гіперемію. Неактивний келоїд не росте і не турбує. За терміном давності рубці класифікують на молоді і старі. Молодим рубців менше 5 років, вони мають червоний колір і блискучу поверхню. Старі рубці старше п'яти років, їх забарвлення наближається до кольору шкіри, а поверхня нерівна.
Симптоми келоїдних рубців
В області попередньої травми або спонтанно виникає чітко обмежена, щільне, горбисте розростання келоїдних тканини. Рубець синюшно-червоного кольору, товстий, що зудить. Покриває келоїд шкіра атрофически истончена, не містить потових і сальних залоз, волосяних фолікулів і пігментних клітин, т. Е. Цю ділянку шкіри ніколи не загоряє, на ньому не росте волосся. Іноді спостерігаються телеангіектатіческая розширені судини.
Келоїди відрізняються нестримним зростанням і поширенням на здорові ділянки шкіри. Їх зростання починається після 10-12 тижні загоєння, площа поширення рубцевої тканини набагато більше, ніж отримана рана. Спонтанні келоїди особливо часто локалізуються на обличчі шиї, верхньої частини тулуба, зокрема, в області грудини. Найбільш типові скарги пацієнтів з Келоїди - неприємні відчуття в області рубця: біль при натисканні, підвищена чутливість до різних подразників, настирливий свербіж, іноді переходить в НЕВРОПАТИЧНА біль.
ускладнення
У міру збільшення глибини і розміру рубця зростає ймовірність розвитку системних порушень через гіпертрофії сполучної тканини. На місці деяких ран згодом утворюються виражені контрактури, що мають значні функціональні та естетичні наслідки. При наявності схильності до патологічного рубцювання на місці вилученого келоїдних рубців може утворюватися новий келоїд, який швидко збільшується в розмірах і займає ще більшу площу.
діагностика
Постановка діагнозу не представляє особливих труднощів і спирається на клініку і анамнез захворювання. З базових лабораторних даних досліджують гормональний статус і ліпідний профіль, які можуть бути змінені. Келоїдні рубці слід відрізняти від гіпертрофічних: останні зазвичай товсті, щільні, білі, з горбистою поверхнею, нерідко з поперечними тріщинами, що виникає при відсутності генетичної схильності після травм або операцій, на відміну від келоїдних, не виходять за межі первинного дефекту. Важливою відмінністю гіпертрофічних рубців є їх відгук на лікування: хірургічна ексцизія дає стійкий задовільний косметичний результат.
Лікування келоїдних рубців
Келоїди важко піддаються терапії. Для того щоб визначити глибину, поширеність і спосіб лікування, необхідна консультація хірурга і дерматолога . Грамотний план дій, що включає правильний вибір терапевтичної тактики, облік певних етіофакторов і емоційну підтримку, сприяє оптимальним результатам. Відносно келоїдів використовуються наступні види лікування:
- Місцева медикаментозна терапія. До утворення кірки на рубці можна використовувати загоюють мазі і крему на основі пантенола. Після формування келоїду протягом декількох тижнів або місяців наноситься силіконовий крем або накладається силіконовий пластир. Силікон створює повітропроникну мембрану, яка сприятлива для регенерації шкіри. У разі свіжих келоїдів досягти ремісії можна, застосовуючи місцево глюкокортикоїди або у формі мазей під окклюзией, або (що ефективніше) в формі внутріочаговое ін'єкцій кристалічної суспензії.
- Фізичні методи. Широко використовуються безпечним і безболісним методом є лазерне шліфування рубця . Лазерна терапія зменшує розмір рубця, знімає почервоніння і запобігає повторний ріст. При зручному анатомічному розташуванні келоїду можна досягти деякого регресу за допомогою компресійної пов'язки. кріотерапія використовується тільки при лікуванні невеликих рубців на закритих ділянках тіла, оскільки досить болюча і викликає депігментацію шкіри. Лікування рідким азотом проводиться в кілька циклів (до 5 сеансів), частіше застосовується в комбінації з іншими методами.
- Масаж рубця. Обмежені щільні келоїдні тяжі можна розм'якшити регулярним масажем. Найбільш актуальне даний вид лікування в районі суглобів: як тільки рубець стає стабільним (через 3-4 тижні), необхідно протидіяти укорочення рубцевої тканини масажем. Не використовується в разі інфікування і при прогресивному зростанні рубця (більше 1 см в тиждень).
- Хірургічне лікування. Від хірургічних втручань рекомендується утриматися, після висічення рубця найчастіше слід освіту нового келоїду, особливо, якщо під час операції зачіпають здорову тканину. Тому слід проводити тільки часткові ексцизію, а потім ін'єкції глюкокортикоїдів або кріотерапію, іноді рентгенівське опромінення.
- Особливі методи лікування. У дерматології лікування інтерферонами і променевою терапією використовують в рідкісних випадках через системного впливу на організм. Незважаючи на те, що при застосуванні інтерферону келоїд зменшується в розмірі, немає відомостей про тривалість ефекту. Променева терапія використовується виключно при крайній необхідності, т. К. Збільшує ризик виникнення злоякісних новоутворень.
Прогноз і профілактика
Прогноз залежить від обсягу і розташування рубця, стану організму (наявності патологій з боку ендокринної та нервової системи), схильності до поширення, швидкої діагностики і грамотної комбінації різних видів терапії. Профілактика включає в себе запобігання опіків, грамотне і раннє лікування вугрової хвороби , Щадні хірургічні розрізи, можливе обмеження ін'єкцій і пірсингу. При наявності даної патології у родичів варто виключати перераховані вище фактори і захищати себе від всіляких мікротравм, які можуть послужити пусковими механізмами в розвитку рубців келоїдних типу.

