- Фактори ризику раку молочної залози
- Симптоми раку молочної залози
- Скринінг раку молочної залози
- Діагностика раку молочної залози
- Стадіювання раку молочної залози
- Оцінка ураження пахвових лімфовузлів при раку молочної залози
- Обстеження аксилярний (пахвових) лімфовузлів
- Стадії раку молочної залози
- Стадії інвазивного раку молочної залози
- Фактори, що впливають на лікування раку молочної залози
- Лікування раку грудей 1 і 2 стадії
- Променева терапія при раку молочної залози
- Системна лікарська терапія при раку молочної залози
- Лікування раку молочної залози 3-й стадії (місцево-поширений рак і запальна форма раку)
- Лікування раку молочної залози 4-й стадії
- Прогноз при раку молочної залози
- Після курсу лікування раку молочної залози
В Інституті онкології EMC проводиться комплексна діагностика та лікування раку молочної залози за сучасними американським і європейським протоколам (NCCN і ESMO) з використанням сучасних методів хірургії, хіміотерапії, таргетной і гормональної терапії і променевого лікування. Для наших пацієнтів це унікальна можливість отримати доступ до кращих методик лікування раку грудей, не виїжджаючи за кордон. Рішення про тактику лікування кожної пацієнтки приймається на міждисциплінарному консиліумі (tumor board) за участю онколога-хіміотерапевта, хірурга-мамолога, радіолога, гістолога, мамолога, в разі необхідності на консиліум запрошується онкопсихолог, а також суміжні фахівці. Від моменту первинного звернення до операції проходить не більше 10-14 днів, що вкрай важливо при лікуванні злоякісних захворювань.
Фактори ризику раку молочної залози
 Рак молочної залози - найпоширеніше онкологічне захворювання у жінок в більшості розвинених країн світу.
Рак молочної залози - найпоширеніше онкологічне захворювання у жінок в більшості розвинених країн світу.
Захворюваність особливо висока в країнах Європи і Північної Америки. У Росії рак молочної залози також займає перше місце в структурі онкологічної патології у жінок. За даними статистики, щорічно в нашій країні захворюють раком молочної залози 55 тис. Жінок.
Наявність факторів ризику не говорить про те, що жінка обов'язково захворіє на рак грудей. Але знання індивідуальних чинників ризику може допомогти виявити захворювання на ранній стадії, коли хвороба успішно піддається лікуванню.
До факторів ризику молочної залози відносяться:
Вік: ризик раку грудей зростає при досягненні віку 45-50 років
Вага: позбавлень вага є чинником ризику розвитку раку в постменопаузі, в той же час підвищений коефіцієнт індексу маси тіла пов'язаний зі зниженням ризику розвитку раку молочної залози в пременопаузі
Підвищений рівень естрогену
Висока щільність тканини молочної залози
Замісна гормональна терапія в менопаузі (тривалий, більше 5 років, прийом комбінованих естроген-прогестінових препаратів жінками у віці 50-79 років)
Репродуктивні чинники: ранній початок менструації і пізня менопауза, пізні пологи і їх відсутність, відсутність лактації
спадковість - один з основних факторів ризику. Близько 10% всіх випадків раку молочної залози пов'язані з успадкуванням мутацій генів BRCA 1 і BRCA2. У жінок з наявністю мутації цих генів ризик захворюваності на РМЗ протягом життя становить від 50 до 85%.
З підвищеним ризиком асоціюються також особливості способу життя і харчування, зокрема:
Знижена фізична активність
куріння
Вживання алкоголю
Вживання червоного м'яса більше 5 раз на тиждень. За даними досліджень, це збільшує ризик розвитку гормон-рецептор позитивного раку молочної залози у жінок в пременопаузі.
За деякими даними, дієта з переважанням овочів і фруктів, а також продуктів, що містять сою, може трохи знижувати ризик розвитку раку молочної залози. Роль антиоксидантів в зниженні захворюваності не доведена. Вплив кофеїну на захворюваність також не знайшло наукового підтвердження.
Фактори зовнішнього середовища:
Променева терапія на область грудної клітини в минулому (наприклад, при лікуванні лімфоми Ходжкіна)
Робота в нічну зміну, за деякими даними, є фактором ризику розвитку раку молочної залози, що може бути пов'язано з нестачею гормону мелатоніну, вироблення якого відбувається тільки в нічний час.
Симптоми раку молочної залози
У країнах з розвиненою системою скринінгу у більшості пацієнтів рак молочної виявляється в результаті мамографії. Але в 30% випадків пальпована пухлина виявляється в перерві між регулярними мамографічне дослідження, подібні випадки навіть отримали свою назву - «інтервальні раки» молочної залози.
«Класичні» ознаки пухлини грудей - це тверде нерухоме одиничне освіту з нерівними краями. Однак ці ознаки не дозволяють судити про характер освіти. Симптомами місцево-поширеного раку можуть бути:
збільшення лімфовузлів в пахвовій області
потовщення шкіри, ефект «апельсинової кірки».
До насторожує ознаками відноситься також візуальне зміна соска - наприклад, його втягнення, виділення з соска.
Скринінг раку молочної залози
На жаль, перераховані вище симптоми часто є ознакою поширеного процесу. Тому для ранньої діагностики раку важливо регулярне проходження скринінгу - це дослідження, яке виявляє захворювання до його клінічних проявів.
Скринінг раку молочної залози починається з віку 40-45 років і проводиться щорічно або раз в два роки (міжнародні експертні організації дають різні рекомендації). Тому в кожному індивідуальному випадку початок проходження досліджень і їх частоту краще визначити з лікарем.
Основним методом дослідження, прийнятим за діагностичний еталон, є цифрова мамографія .
Скринінг у жінок з групи ризику починається раніше, як правило, за 5 років до того віку, коли було виявлено захворювання у найближчій родички. Для жінок з генетичною схильністю в нашій клініці розроблені спеціальні програми скринінгу. Відповідно до міжнародних рекомендацій, вони включають проведення магнітно-резонансної томографії з контрастуванням в чергуванні з УЗД молочних залоз кожні 6 місяців. Також у нас проводиться молекулярно-генетична діагностика - тест на наявність мутацій генів BRCA 1 і 2 .
Діагностика раку молочної залози
 Діагностика раку молочної залози включає:
Діагностика раку молочної залози включає:
Клінічний огляд важливий, проте його роль незначна для ранньої діагностики раку молочної залози, так як пальпація не дозволяє виявити пухлини маленького розміру або глибоко розташовані новоутворення.
УЗД молочних залоз проводиться жінкам в будь-якому віці. УЗД - це «оператор-залежний» метод, тому важливо, щоб дослідження виконувалося кваліфікованим фахівцем на сучасному обладнанні. УЗД служить тільки додатковим методом дослідження в діагностиці раку молочної залози.
Цифрова мамографія - основний метод діагностики раку молочної залози. В EMC виконується цифрова мамографія з томосинтезу - пошаровим зображенням тканин молочної залози. Доведено, що дана методика на 20% підвищує ефективність діагностики раку молочної залози в порівнянні зі звичайною мамографії. Цифрова мамографія має вікові обмеження і не може бути використана для діагностики у жінок до 40 років.
Важливим патогномонічним, тобто характерною ознакою раку молочної залози є видиме на знімку скупчення мікрокальцинатів. Навіть ті випадки, коли пухлинного вузла як такого на мамографічному знімку немає, а є тільки скупчення кальцинатов на обмеженій ділянці, є показанням для лікувально-діагностичної процедури - секторальної резекції грудей, так як пухлина може бути рентген-негативна і серед цих кальцинатів може ховатися злоякісна пухлина - рак in situ (неінвазивний рак).
МРТ молочних залоз з контрастуванням - це високоінформативний метод діагностики молочних залоз. Метод застосовується у жінок з високою щільністю молочної залози при підозрі на рак молочної залози за результатами мамографії, в якості скринінгу у молодих жінок з генетичною схильністю до раку молочної залози і в інших складних діагностичних випадках.
Завершальним методом діагностики раку молочної залози є біопсія пухлини молочної залози.
Тонкоголкової пункційна біопсія (коли пухлина пунктируют тонкою голкою медичного шприца і отриманий клітинний матеріал відправляють на цитологічне дослідження) не завжди достатня для постановки діагнозу. Для повноцінної діагностики та вибору правильної тактики лікування необхідне проведення CORE-біопсії, коли під місцевою анестезією шкіри залози проводиться забір тканини пухлини для подальшого гістологічного дослідження.
CORE-біопсія проводиться в амбулаторних умовах і дозволяє визначити не тільки гістологічне будова пухлини, але і провести імуногістохімічне дослідження для визначення найважливіших характеристик пухлини: наявності чи відсутності гормональних рецепторів, рецептора HER 2 / neu, а також маркера Ki-67- індексу проліферації, або швидкості росту пухлинних клітин.
Гістологічна лабораторія EMC має вищі оцінки незалежної організації контролю якості імуногістохімічних досліджень NordiQC в області діагностики раку молочної залози. При необхідності і за бажанням пацієнта проводиться верифікація діагнозу (перегляд гістологічних препаратів) в провідних європейських і американських онкологічних клініках.
звертаючись в Інститут онкології EMC , Ви можете бути впевнені, що вам будуть проведені всі необхідні діагностичні та лікувальні процедури за сучасними міжнародними стандартами. При виявленні патологічних ділянок і необхідності біопсії вона проводиться в день першого звернення, тобто відразу ж після мамографії. Такий підхід не тільки економить ваш час, але і скорочує неприємне очікування і занепокоєння перед процедурою.
Стадіювання раку молочної залози
Після постановки діагнозу необхідно визначити ступінь поширеності пухлинного процесу, так як рак має схильність до метастазування. Навіть пухлина невеликих розмірів може давати віддалені метастази в інші органи. Від стадії залежать підходи до лікування та прогноз хвороби.
Стандарт обстеження визначається найбільш частими місцями метастазування раку молочної залози. Як правило, це:
регіонарні лімфатичні злі (пахвові, над- і підключичні внутрімаммарние лімфовузли),
легкі,
друга молочна залоза,
печінку,
кістки.
Обстеження для стадіювання раку молочної залози може включати:
За статистикою, проведення ПЕТ / КТ при раку молочної залози як мінімум в 30% випадків змінює первісну тактику лікування, дозволяючи підібрати персоналізоване і ефективне лікування для кожної пацієнтки.
В EMC дослідження ПЕТ / КТ проводиться кваліфікованими лікарями-радіологами на сучасному обладнанні з використанням високоякісної радиофармпрепарата власного виробництва і в найкоротші терміни. З 2016 пацієнтки, прописані або мають постійну реєстрацію в Москві, можуть пройти ПЕТ / КТ при вперше виявленому раку молочної залози безкоштовно за полісом ОМС при наявності направлення від онколога.
При наявності у хворої скарг на запаморочення, безпричинні раптові головні болі, відчуття двоїння в очах після виключення підвищеного артеріального тиску і ортостатичний колапс проводиться МРТ головного мозку.
Оцінка ураження пахвових лімфовузлів при раку молочної залози
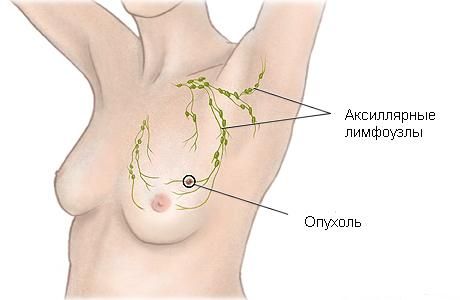 Одним з основних місць метастазування раку грудей є аксилярні лімфовузли, розташовані в пахвовій області. Залученість лімфовузлів є одним з найважливіших факторів для визначення довгострокового прогнозу при раку молочної залози і вибору тактики лікування.
Одним з основних місць метастазування раку грудей є аксилярні лімфовузли, розташовані в пахвовій області. Залученість лімфовузлів є одним з найважливіших факторів для визначення довгострокового прогнозу при раку молочної залози і вибору тактики лікування.
Якщо в лімфатичних вузлах визначаються пухлинні клітини, то висока ймовірність і подальшого поширення пухлини по різним органам і тканинам, тому в цьому випадку більшості жінок рекомендується ад'ювантна (післяопераційна) системна хіміотерапія.
При відсутності залучення лімфовузлів системна терапія призначається рідше, особливо при невеликих розмірах пухлини, а також при інших прогностично сприятливих факторах (наприклад, при естроген-рецептор-позитивних пухлинах).
Тим часом ад'ювантна гормональна терапія проводиться всім жінкам з естроген-рецептор-позитивними пухлинами, навіть при відсутності ураження лімфовузлів. Гормонотерапія має меншими побічними ефектами в порівнянні з хіміотерапією і достовірно знижує ризик повторного розвитку раку в майбутньому.
Обстеження аксилярний (пахвових) лімфовузлів
Обстеження пахвових лімфовузлів проводиться за допомогою візуального огляду, пальпації лімфовузлів лікарем-онкологом, УЗД і біопсії. При доведеному ураженні лімфовузлів виконується їх видалення під час операції - аксиллярного лімфодіссекція.
У пацієнтів з ранньою стадією захворювання при відсутності ознак ураження лімфовузлів виконується біопсія сторожового лімфовузла . В цьому випадку видаляється перший на шляху лимфооттока від пухлини (так званий «сторожовий») лімфовузол, і проводиться його гістологічне дослідження. EMC - одна з небагатьох клінік в Росії, де проводиться біопсія сторожового лімфовузла при раку молочної залози.
Якщо в сторожовому лімфовузлі не виявлені метастази, ризик ураження інших лімфовузлів мінімальний. У цьому випадку проведення діагностики інших лімфовузлів або їх видалення не потрібно.
Таким чином, процедура дозволяє отримати важливу інформацію для стадіювання захворювання, і при цьому уникнути важких ускладнень, зокрема, лімфатичного набряку руки - лімфедеми, часто виникає в результаті розширеної пахвовій лімфодіссекціі.
Стадії раку молочної залози
Неінвазивний рак молочної залози
Найбільш рання стадія раку молочної залози називається рак «in situ». Термін «in situ» означає «на місці».
Протоковая карцинома «in situ» (неінвазивний протоковий рак) - неінвазивне злоякісне новоутворення, що розвивається в слизовій оболонці проток молочних залоз.
Первинним лікуванням протоковой карциноми «in situ» є хірургічне видалення уражених тканин молочної залози. Обсяг тканини, що підлягає видаленню, залежить від розміру ураженої ділянки і молочної залози, ступеня злоякісності пухлини, загального стану пацієнтки. Більшості жінок проводиться органосохраняющее лікування - видалення невеликої ділянки молочної залози - лампектомія з наступною променевою терапією. У пацієнток старшого віку з пухлиною маленького розміру і низьким ступенем злоякісності може бути проведено тільки хірургічне лікування, без опромінення. При великій протоковой карциномі може бути рекомендована мастектомія, під час якої зазвичай проводиться біопсія сторожового лімфовузла.
Пацієнткам з протоковой карциномою «in situ» не проводиться хіміотерапія. Гормональна терапія призначається жінкам з естроген-рецептор-позитивними пухлинами. Основними препаратами гормональної терапії для жінок в пременопаузі є антіестрогени. Для жінок в постменопаузі призначаються інгібітори ароматази.
Лобулярная карцинома «in situ» (дольковий рак) не є онкологічним захворюванням в прямому сенсі цього слова і швидше розглядається як передраковий стан, при якому патологічні клітини знаходяться в часточках молочної залози.
Жінки, у яких був діагностований дольковий рак in situ, повинні проконсультуватися з фахівцем з приводу отримання лікування, спрямованого на зниження ризику розвитку інвазивного раку. Необхідний регулярний моніторинг стану здоров'я, щорічне проходження мамографії, МРТ та періодичне обстеження грудей.
Стадії інвазивного раку молочної залози
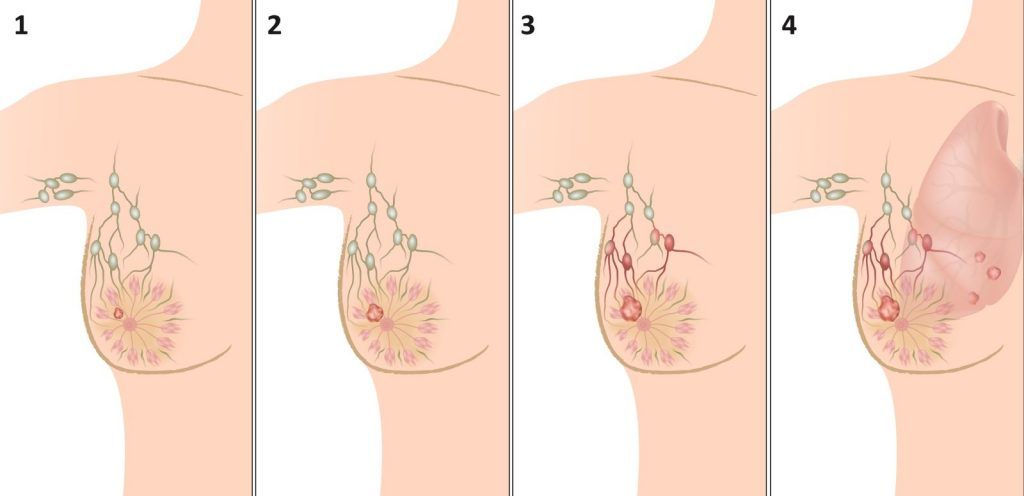 Рак грудей 1 і 2 стадії називають раком ранній стадії, або локалізованим раком.
Рак грудей 1 і 2 стадії називають раком ранній стадії, або локалізованим раком.
Рак грудей 1 стадії - пухлина менше 2 см, без поразки лімфовузлів.
Рак грудей 2 cтадіі - пухлина поширилася в пахвові лімфовузли і / або розмір пухлини більше 2, але менше 5 см.
Рак грудей 3 стадії - його також називають місцево-поширеним раком. Характеризується пухлиною великих розмірів (більше 5 см в діаметрі), великим метастазуванням в пахвові (аксилярні) лімфовузли (коли уражено понад 10 лімфовузлів), залученням внутрімаммарних, над- і підключичних лімфовузлів.
При раку 3 стадії пухлина може проростати в шкіру і в м'язові тканини, розташовані під грудьми.
Запальний рак молочної залози - швидко зростаючий вид пухлини, що викликає почервоніння і запалення молочної залози відноситься до раку 3 стадії, навіть при невеликих розмірах пухлини і відсутності ураження лімфовузлів.
Рак грудей 4 стадії - пухлина метастазує у віддалені органи - кістки, легені, печінку і т.д. При цьому розмір первісної пухлини і ступінь ураження лімфовузлів можуть бути будь-якими.
Фактори, що впливають на лікування раку молочної залози
На сьогоднішній день лікування раку молочної залози є персоніфікованим, воно залежить не тільки від стадії захворювання, але також від молекулярно-біологічного підтипу раку - сукупності молекулярних характеристик пухлини. Імуногістохімічне дослідження дозволяє відповісти на питання, чи присутні в пухлини рецептори до естрогену і прогестерону, рецептор HER2 / neu, і який проліферативний індекс пухлини Ki-67.
Якщо говорити в цілому, пухлини, які експресують рецептори до статевих гормонів і не експресують рецептори HER2 / neu, мають більш сприятливий клінічний перебіг. Такі пухлини, як правило, добре відповідають на гормональну терапію і асоціюються з кращим прогнозом захворювання.
Якщо в пухлини експресувати рецептор HER2 / neu, жінці призначається таргетная терапія препаратом герцептин протягом одного року.
Потрійний негативний рак молочної залози - це пухлина, в якій немає рецепторів до естрогенів, прогестерону і HER2 / neu. Як правило, це пухлини з високим Ki-67, тобто з високим індексом проліферації - це значить, що клітини діляться дуже швидко. Ця пухлина вважається найсприятливішою і має надзвичайно високий метастатичний потенціал. Але, з іншого боку, такі пухлини найбільш чутливі до хіміотерапії.
Молекулярно-біологічний підтип пухлини також дозволяє припустити найбільш часто зустрічаються місця метастазування раку. Потрійні негативні пухлини найчастіше дають метастази в центральну нервову систему, наприклад, в головний мозок. Тому, коли жінка з потрійним негативним раком молочної залози скаржиться на нестійкість ходи, запаморочення, їй обов'язково повинно бути виконано МРТ головного мозку. Гормон-рецептор-позитивні пухлини молочної залози частіше метастазують в кісткову систему.
Пацієнтам Інституту онкології EMC доступний сучасний генетичний аналіз Oncotype DX (Онкотайп), США. На основі аналізу експресії групи генів тест дозволяє оцінити індивідуальний ризик рецидиву раку у пацієнтки з ранньою стадією раку молочної залози і прийняти рішення про необхідність проведення хіміотерапії.
Лікування раку грудей 1 і 2 стадії
Лікування пацієнтів з раком молочної залози 1-й і 2-й стадії практично ідентично з невеликими особливостями. Існують два основних хірургічних способу лікування локалізованої форми РМЗ: мастектомія (видалення грудей) або органосохраняющая операція (видалення тільки ураженої пухлиною тканини, або лампектомія).
Органозберігаюче лікування складається з органозберігаючих операцій та подальшої променевої терапії, яка знижує ризик рецидиву раку.
Однак є категорія пацієнтів, яким не потрібна променева терапія після органозберігаючих операцій - це літні пацієнти з невеликими гормонально-позитивними пухлинами, без залучення лімфовузлів.
У провідних онкологічних центрах світу, 60% пацієнток з ранньою стадією раку молочної залози проводиться органосохраняющее лікування. За результатами численних досліджень, не було виявлено достовірних відмінностей у виживанні після мастектомії та органозберігаючого лікування, що дозволяє вважати ці підходи однаково ефективними.
В EMC також віддається перевага органозберігаючого лікування. В процесі органозберігаючих операцій може бути проведена додаткова корекція обсягу і форми грудей (підтяжка, зменшення розміру, корекція інших грудей) для досягнення оптимального естетичного результату. це назівається онкопластичною підходом .
Якщо видалення грудей неминуче, може бути проведена кожесохраняющая мастектомія і мастектомія зі збереженням сосково-ареолярного комплексу. Ми пропонуємо нашим пацієнтам всі найсучасніші можливості для негайної або відстроченої реконструкції грудей , В тому числі за допомогою липомоделирование (корекції за допомогою власної жирової тканини).
Операції проводить висококваліфікований хірург з досвідом роботи в провідних європейських онкологічних центрах Іскра Даскалова (Ірландія).
Променева терапія при раку молочної залози
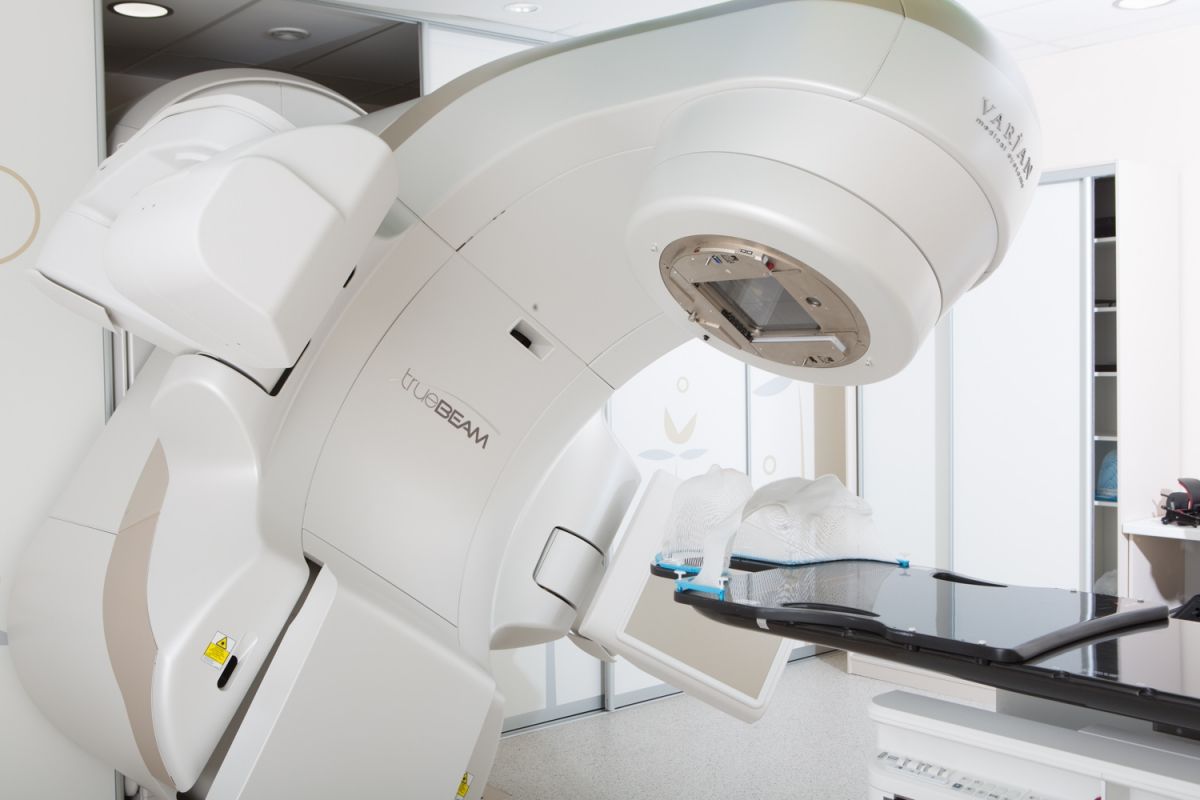 Променева терапія в EMC проводиться на лінійних прискорювачах останнього покоління TrueBeam Varian, що дозволяють прицільно опромінювати пухлину при мінімальному впливі на навколишні тканини. Подібне обладнання встановлено лише в кількох десятках провідних світових онкологічних клінік. Фахівці відділення під керівництвом головного радіотерапевти р Москви доктора Нідаль Саліма проводять радіотерапевтичне лікування за сучасними міжнародними протоколами.
Променева терапія в EMC проводиться на лінійних прискорювачах останнього покоління TrueBeam Varian, що дозволяють прицільно опромінювати пухлину при мінімальному впливі на навколишні тканини. Подібне обладнання встановлено лише в кількох десятках провідних світових онкологічних клінік. Фахівці відділення під керівництвом головного радіотерапевти р Москви доктора Нідаль Саліма проводять радіотерапевтичне лікування за сучасними міжнародними протоколами.
В EMC вперше в Росії впроваджена унікальна методика лікування ранньої стадії раку молочної залози - органосохраняющее хірургічне лікування з одночасною интраоперационной променевою терапією за допомогою системи Xoft (США). Революційна технологія дозволяє провести променеву терапію за один сеанс прямо під час операції, що істотно скорочує терміни лікування і зводить до мінімуму побічні ефекти опромінення.
Системна лікарська терапія при раку молочної залози
Ад'ювантна терапія - системне протипухлинну лікування, яке проводиться після хірургічного лікування. Мета ад'ювантноїтерапії - запобігти зростанню ракових клітин, які могли поширитися по організму. Ад'ювантна системна терапія проводиться більшості жінок з 2-й стадією захворювання і деяким пацієнтам з 1-й стадією.
Існують три основні види ад'ювантної системної лікарської терапії при раку молочної залози:
Хіміотерапія. Рішення про необхідність проведення хіміотерапії приймається онкологом на підставі безлічі факторів, серед яких - стадія захворювання, ступінь диференціювання пухлини, наявність гормональних рецепторів і ін. Основні препарати в лікуванні раку молочної залози - це доксорубіцин або адриамицин, циклофосфан, або циклофосфамід і таксани. До групи таксанов відноситься доцетаксел і паклітаксел.
Гормональна (ендокринна) терапія. Проводиться пацієнткам з естроген-рецептор-позитивними пухлинами незалежно від стадії. Знижує ризик рецидиву раку на 50%. Виділяють два основних види гормонотерапії, які застосовуються в ад'ювантном лікуванні: антіестрогени і інгібітори ароматази.
Анти-HER2 терапія. Рекомендується пацієнткам, у яких пухлини експресують рецептор HER2 / neu. Як таргетних препаратів застосовується трастузумаб, а також пертузумаб.
Онкологи-хіміотерапевти EMC проводять всі види системної лікарської терапії будь-якого рівня складності, застосовують новітні препарати і методи лікування онкологічних захворювань. Введення препаратів здійснюється через порт центрального венозного доступу в комфортних палатах. Після закінчення сеансу хіміотерапії або таргетной терапії пацієнтка може піти додому. За бажанням пацієнта в процесі лікування використовується спеціальний хладошлем , Який дозволяє зберегти волосся в процесі хіміотерапії.
Лікування раку молочної залози 3-й стадії (місцево-поширений рак і запальна форма раку)
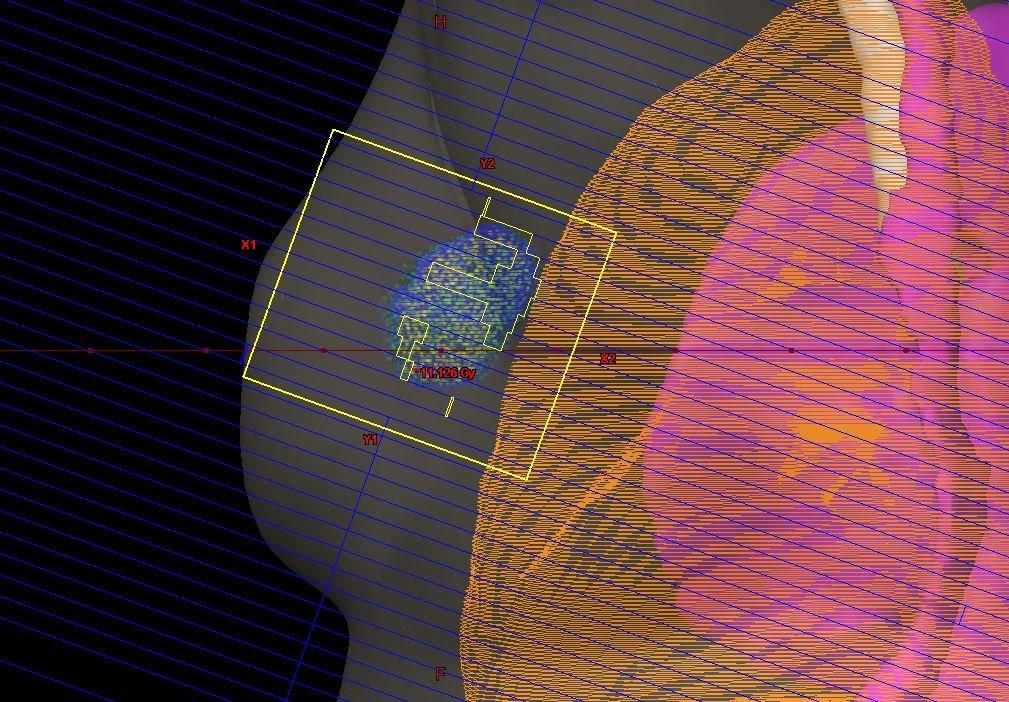 При раку 3-й стадії зазвичай проводиться комбіноване лікування, що складається з хіміотерапії, хірургії та променевої терапії. Також може застосовуватися гормональна терапія і таргетная терапія трастузумабом (герцептином). У більшості випадків системне лікарське лікування проводиться до операції, це називається неоад'ювантної терапією. При місцево-поширеному раку частіше виконується мастектомія, ніж органосохраняющее лікування, і практично всі пацієнти отримують променеву терапію після операції.
При раку 3-й стадії зазвичай проводиться комбіноване лікування, що складається з хіміотерапії, хірургії та променевої терапії. Також може застосовуватися гормональна терапія і таргетная терапія трастузумабом (герцептином). У більшості випадків системне лікарське лікування проводиться до операції, це називається неоад'ювантної терапією. При місцево-поширеному раку частіше виконується мастектомія, ніж органосохраняющее лікування, і практично всі пацієнти отримують променеву терапію після операції.
Лікування раку молочної залози 4-й стадії
В останні роки досягнуто значного прогресу у продовженні життя пацієнтів з метастатичним раком молочної залози, з збереженням якості життя в процесі лікування. Застосовуються методи лікування, що знижують вираженість симптомів і при цьому мають зменшений побічна дія на організм. Як правило, тактика лікування передбачає розумне використання системної терапії. Хірургія та променева терапія також можуть застосовуватися для локального лікування, наприклад, кісткових метастазів, метастазів в головний, спинний мозок і в шкіру.
Прогноз при раку молочної залози
П'ятирічна виживаність при раку молочної залози становить:
при 1 cтадіі - 95%
при 2А стадії - 85%
при 2B стадії - 70%
при 3A стадії - 52%
при 3B стадії - 47%
при 4 стадії - 18%
Більшість рецидивів раку молочної залози відбувається в перші п'ять років з моменту постановки діагнозу, особливо при гормон-рецептор-негативних пухлинах.
Після курсу лікування раку молочної залози
Після терапії слід період подальшого лікарського спостереження. У цей час пацієнт регулярно відвідує лікаря, регулярність візитів визначає лікар на консультації. Крім того, необхідно щорічно проходити мамографію, щоб в разі повторного виникнення новоутворення його можна було діагностувати і почати лікування на більш ранніх стадіях.

