
УЗД сканер H60
Точність, легкість, швидкість!
Універсальна система - сучасний дизайн, висока функціональність і простота у використанні.
Вступ
У Росії за останні роки відзначена тенденція до збільшення кількості хворих на гострий панкреатит, частота якого досягає 2,5 - 8,4% серед пацієнтів з гострими хірургічними захворюваннями органів черевної порожнини [1]. У країнах Західної Європи, зокрема, в Данії з 1979 по 1992 рр., Частота гострого панкреатиту збільшилася з 26,8 до 35,4 на 100000 населення [15], тобто на 25%. За даними М. В. Гриньова [8], з усіх хворих з гострим панкреатитом деструктивні форми відзначені у 16,2%, які при прогресуванні призводять до летальності майже в 50% випадків [4].
Завдяки новим методам дослідження (УЗД, КТР , ЯМР) покращилася рання діагностика гострого панкреатиту та його ускладнень, з'явилася можливість динамічного спостереження за хворими в процесі лікування. Для широкої практики особливий інтерес представляє ультразвукова діагностика - неінвазивний, неіонізуючих метод, який можна застосовувати багаторазово, не завдаючи шкоди хворому. За допомогою ехографії стало можливим ефективно проводити не тільки діагностичні, а й лікувальні малоінвазивні втручання на підшлунковій залозі - біопсію, дренування патологічних утворень і т.д. [4, 6, 8].
Незважаючи на інтенсивне впровадження ехографії в практику і певні успіхи у вивченні можливостей методу, в літературі ще недостатньо висвітлені питання, що стосуються деталей ультразвукової семіотики гострого панкреатиту. Чи не конкретизована Ехографіческая картина гострого панкреатиту в залежності від стадії захворювання, мало відображені питання, що стосуються діагностики ускладнень гострого панкреатиту, особливо рідкісних, але клінічно значущих [2, 5, 9 - 14, 16]. У пацієнтів, які лікувалися оперативно з приводу гострого панкреатиту, актуальною залишається проблема ультразвукового моніторингу в післяопераційному періоді. Практично не вивчена роль даних ультразвукового дослідження для вироблення індивідуальної тактики лікування та прогнозування можливих ускладнень у кожного конкретного хворого.
матеріали та методи
В основу роботи покладено дані 534 УЗ-досліджень у 278 пацієнтів з гострим панкреатитом, які перебували на лікуванні в міській клінічній лікарні N 9 за період 1992-1995 рр. Дослідження проводилися за допомогою ультразвукового сканера, оснащеного конвексним датчиком 3,5 МГц і секторних - 5 МГц.
результати
На основі наших спостережень виявлені наступні сонографические особливості гострого панкреатиту:
Зміни безпосередньо в підшлунковій залозі:
- збільшення розмірів підшлункової залози (рис. 1) - відзначено в 88% випадків. Нормальні розміри підшлункової залози: головка 3-4,5 см; тіло 2,5 - 3 см; хвіст 3-4 см;
- нечіткість контурів - 90,6% випадків;
- збільшення відстані між задньою стінкою шлунка і передньою поверхнею підшлункової залози понад 3 мм і досягає 10 - 20 мм, що характеризує набряк парапанкреатіческой тканин, відзначено в 53% спостережень (рис. 1);
- зміна ехогенності залози: підвищення - 85,6% випадків (рис. 2); нормальна - 8,6% випадків; зниження - 5,8% випадків.
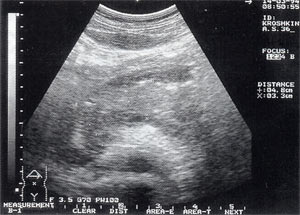
Мал. 1. Гострий панкреатит, деструктивна форма. Збільшення розмірів підшлункової залози, нечіткість контурів, збільшення відстані між задньою стінкою шлунка і підшлункової залози.
Мал. 2. Гострий панкреатит, підвищення ехогенності підшлункової залози (у порівнянні з ехогенністю печінки).
Зміни в черевній порожнині, що є непрямими ознаками гострого панкреатиту і відносяться до його ускладнень:
Оментобурсит (рис. 3) зустрічається в 28,4% випадків (з них 48% у чоловіків і 52% у жінок). Деякі автори позначають цю патологію як "псевдокиста підшлункової залози". Відзначено обсяг таких утворень від 5 мл (малі обсяги необхідно диференціювати з судинними аневризмами) до 3 л і більше. Швидкість формування оментобурсіта при гострому панкреатиті від 2 - 4 дн. від початку захворювання до 2 - 4 тижні. При ультразвуковому дослідженні оментобурсит представлений у вигляді анехогенного освіти з чіткими контурами, неправильної або округлої форми, частіше з однорідною структурою, з товщиною стінок 0,2 - 0,4 см. При ехографічної моніторингу потовщення стінки до 0,5 - 1,0 см з появою неоднорідності структури слід розцінювати як сонографічний ознака абсцедирования.
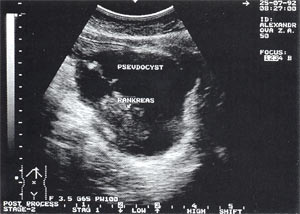
Мал. 3. Псевдокіста підшлункової залози при гострому панкреатиті у вигляді анехогенного освіти з чіткими контурами, однорідною структурою, з наявністю гіперехогенних включень (детрит підшлункової залози).
Вільна рідина в черевній порожнині - відзначена в 18% випадків (рис. 4), з них 80% у чоловіків і 20% у жінок. Рідина в обсязі до 100 мл визначається тільки в однієї анатомічної області (частіше в малому тазу), понад 100 мл - по бічних каналах і в інших відділах черевної порожнини. У перші дні розвитку гострого панкреатиту рідина гомогенна, після 6-12 діб. часто структура неоднорідна через "ниткоподібних" включень (як правило, фібрин).
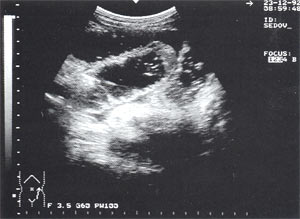
Мал. 4. Розширені петлі тонкого кишечника до 3,5 см, заповнені рідким вмістом на тлі вільної рідини в черевній порожнині.
Билиарная гіпертензія - зустрічається в 13% випадків, з них 25% у чоловіків і 75% у жінок. При ехографії відзначається розширення жовчних проток, загального печінкового протоку і загальної жовчної протоки. При відсутності холедохолитиаза билиарная гіпертензія як правило спостерігається при очаговом панкреонекроз в області головки підшлункової залози.
Інфільтрати черевної порожнини - виявляються в 5,4% випадків (рис. 5, 6), в тому числі 64% у чоловіків і 36% у жінок. Як правило, инфильтрируется великий сальник (оментіт), візуалізується у вигляді освіти підвищеноїехогенності з нечіткими нерівними контурами, неоднорідної структурою, з ділянками зниженої ехогенності, які можуть свідчити про формування в ньому абсцесів. Розміри інфільтратів від 5 до 15 - 20 см.
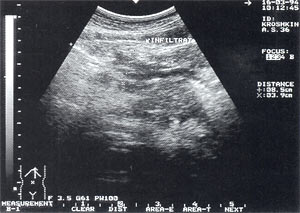
Мал. 5. Інфільтрат в черевній порожнині в проекції великого сальника - представлений освітою неправильної форми з нечіткими контурами, неоднорідної структурою, з наявністю гіпер-і гіпоехогенних ділянок. Розмір інфільтрату 8,5 х 3,9 х 5,3см.
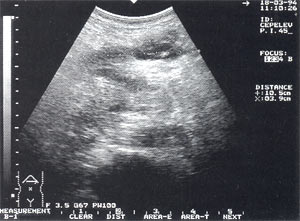
Мал. 6. Інфільтрат в проекції великого сальника з анехогенних включенням до 4 см (абсцедирование).
Заочеревинні флегмони - зустрічаються в 4,3% випадків (рис. 7), з них 67% у чоловіків і 33% у жінок. У 95% випадків діагностовано лівостороння локалізація флегмони, яка визначалася у вигляді анехогенного або гіпоехогенних освіти частіше щелевидной або овальної форми. Як правило, причиною розвитку даного ускладнення є поширення панкреатичного секрету по заочеревинному простору з псевдокісти, що іноді доходить до пахової області. Панкреатогенний паранефрит можна розглядати як варіант заочеревинної флегмони.

Мал. 7. Заочеревинна флегмона зліва - анехогенние утворення неправильної форми з нечіткими контурами. Сканування проведено з лівої поперекової області.
Гідроторакс - зустрічається в 2,2% випадків, однаково часто у чоловіків і жінок, з переважно лівосторонньої локалізацією.
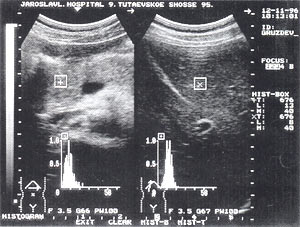
Тромбоз в системі ворітної вени - наголошується в 1,5% випадків (рис. 8 а, б) і досить добре може бути визначений, на нашу думку, без допплерівського дослідження. При ознаках портальної гіпертензії обов'язково повинно виконуватися прицільне ультразвукове дослідження судин системи ворітної вени . Тромби можуть бути поодинокими і множинними. Вони локалізуються як в самій ворітної вени, так і в селезінкової і верхнебрижеечной венах.
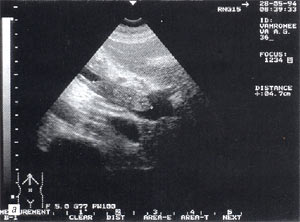
Мал. 8. Тромбоз ворітної вени . Просвіт вени повністю обтурирован ізоехогенние освітою з чіткими контурами, неоднорідної структурою, довжиною до 4,7 см
а - сагітальний зріз;
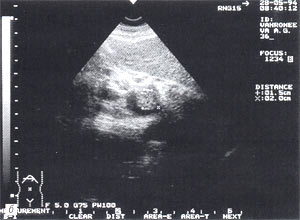
б - поперечний зріз.
Парез кишечника - зустрічається в 1,4% випадків (див. Рис. 4), з них 75% у чоловіків і 25% у жінок. Характеризується розширенням петель тонкого кишечника до 3 - 5 см із заповненням їх рідким вмістом і реєструється "маятникоподібними" перистальтикою.
Гідроперикард - зустрічається в 0,4% випадків.
Висхідний медіастеніт, що відзначається іншими авторами, нами не спостерігалося.
Абсцеси підшлункової залози - зустрічаються як правило на тлі вже наявних ультразвукових ознак хронічного панкреатиту.
Розриви псевдокист підшлункової залози при ультразвукової діагностики спостерігалися у 2 хворих (0,7%).
Крововилив в псевдокісту підшлункової залози з формуванням організованою гематоми (рис. 9) зазначено у 1 пацієнта (0,35%).
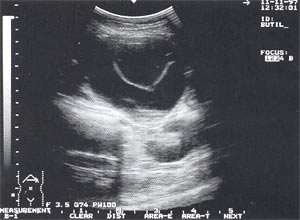
Мал. 9. Псевдокіста підшлункової залози у вигляді анехогенного освіти з чіткими контурами, в якому визначається інше анехогенние освіту з капсулою 0,2 - 0,3 см (на операції - псевдокиста з організувалася гематомою).
Псевдокісти підшлункової залози з атиповою локалізацією (в печінці, селезінці, перідуоденально і т.д.) виявлені у 2 хворих - 0,7% (рис. 10).
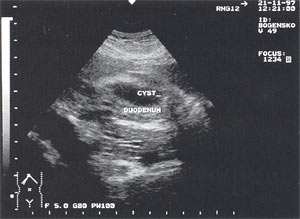
Мал. 10. Атипично розташована псевдокиста підшлункової залози (парадуоденально) у вигляді анехогенного освіти округлої форми з чіткими контурами, однорідною структурою, розміром до 4,5 см, розташованого поруч з дванадцятипалої кишкою.
Інфаркти селезінки (1 хвора - 0,35%) - на тлі тромбозу ворітної вени з портальною гіпертензією.
Розриви селезінки внаслідок портальної гіпертензії (нами не спостерігалися).
Панкреатогенние паранефрита - виявлені у 2 пацієнтів, що склало 0,7% (рис. 11).
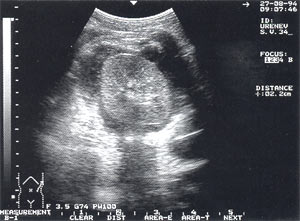
Мал. 11. Лівий панкреатогенний паранефрит, візуалізується у вигляді рідинного освіти, навколишнього нирку з усіх боків. Поперечний зріз.
висновок
Проведене дослідження показує, що ультразвукова діагностика повинна бути обов'язковим елементом діагностичного алгоритму у хворих на гострий панкреатит. Для підвищення діагностичної цінності ехографії необхідна певна послідовність у виконанні ультразвукового дослідження: детальний огляд парапанкреатіческой тканин і самої залози; огляд всіх відділів черевної порожнини на предмет вільної рідини і інфільтратів; огляд плевральних порожнин і порожнини перикарда на наявність випоту; детальний огляд внутрішньо-і позапечінкових жовчних проток; прицільний огляд судин системи ворітної вени ; дослідження заочеревинного простору; динамічне спостереження (частота повторного УЗД визначається ступенем тяжкості захворювання та ймовірністю розвитку ускладнень).
Для поліпшення одержуваних результатів УЗД можуть бути рекомендовані такі технічні прийоми:
- при поганій візуалізації хвіст підшлункової залози краще дослідити через селезінку або ліву нирку;
- для поліпшення візуалізації підшлункової залози можна застосовувати заповнення шлунка 500 - 800 мл дегазованої рідини (води);
- використовувати датчики з різною частотою випромінювання для більш детального дослідження патологічних вогнищ, розташованих на різній відстані від датчика;
- використовувати поліпозиційне сканування з дозованим компресією на черевну стінку для поліпшення візуалізації досліджуваних органів, що дозволяє "розсовувати" петлі кишечника, створюючи тим самим додаткове "акустичне вікно";
- застосовувати ультразвукову фістулографія з рідкими і газотвірними розчинами (фурацилін, новокаїн, "Echovist") для визначення порожнин при наявності панкреатичних свищів [7], що може бути предметом окремих досліджень.
література
- Скуя Н. А. Захворювання підшлункової залози. - М .: Медицина, 1986.
- Зубарєв А. Р., Григорян Р. А. Ультразвукове ангиосканирование. - М .: Медицина, 1990..
- Філін В. І., Костюченко А. А .. Невідкладна панкреатологія. - СПб., 1994.
- Нестеренко Ю. А., Михайлусов С. В., Іманалієв М. Р. Ультразвук в діагностиці та лікуванні панкреонекрозу / Зб. наук. тр. Пленуму проблемної комісії з невідкладної хірургії. - М .: 1994. - С. 26 - 29.
- Баранов Г. А., Могутов М. С, Зав'ялова Н. І. Ультразвукова діагностика тромбозу ворітної вени як рідкісного ускладнення гострого панкреатиту / Зб. науч. тр. міжнародної конференції "Нові технології в діагностиці та в хірургії органів билиопанкреатодуоденальной зони". - М .: 1995. - С. 4 - 5.
- Бєлокуров ГО. Я., Уткін А. К., Жохов В. К., Бєлокуров С. Ю., Могутов М. С. Передумови використання прецизійної техніки в лікуванні помилкових кіст підшлункової залози / Зб. наук. тр. міжнародної конференції "Нові технології в діагностиці та в хірургії органів билиопанкреатодуоденальной зони". М .: 1995. - С. 78.
- Буйлов В. М., Могутов М. С, Карпов Н. Р. Ультразвукова фістулографія з "Echovist-300" в хірургії та урології. - Матеріали II з'їзду Асоціації фахівців ультразвукової діагностики в медицині. - М .: 1995. - С. 80.
- Гриньов М. В., Красногоров В. Б., Рисс А. С, Веселов В. С, Смілянський А. І., Алексєєнко Е. Н. Ефективна тактика лікування деструктивного панкреатиту на основі раннього плазмаферезу і малоінвазивних хірургічних втручань / Зб. наук. тр. "Малоінвазивні втручання в хірургії". М .: 1996. - С. 257.
- McCormick PA, Chronos N., Burroughs A. К., Mclntyre N., McLaughlinJ.E. Pancreatic pseudocyst causing portal vein thrombosis and pancreatico - pleural fistula.In: Gut (1990 May) 31 (5): 561-3.
- Fernandez-Cruz-L., Margarona-E., Llovera-J., Lopez-Boado-MA, Saenz-HT. Pancreatic ascites. Hepatogastroenterology. +1993 Apr; 40 (2): 150-4.
- Nishida-K., Terai-Y., Nojiri-L, Kato-M., Higashijima-M., Takagi-K., Adashi-R. A case of pancreatic pseudocyst with intracystic hemorrhage and repeated gastrointestinal bleeding. Nippon-Ronen-Igakkai-Zasshi. +1993 Aug; 30 (8): 714-9.
- Sonak-R., Stock-W., Janzik-U., Hayduk-K., Borchard-F. Duodenal duplication cyst - a rare cause of acute recurrent pancreatitis. Leber-Magen-Darm. +1993 Sep; 23 (5): 211-5.
- De-Ronde-T., Van-Beers-B., De-Canniere-L., Trigaux-JP., Melange-M. Thrombosis of splenic artery pseudoaneurysm complicating pancreatitis. Gut. +1993 Sep; 34 (9): 1271-3.
- Hamm-B., Franzen-N. Atypically located pancreatic pseudocysts in the liver, spleen, stomach wall and mediastinum: their CT diagnosis. Rofo-Fortschr-Geb-Rontgenstr-Neuen-Bildgeb-Verfahr. +1993 Dec; 159 (6): 522-7.
- Worning-H. Acute pancreatitis in Denmark. Ugeskr-Laeger. 1994 Apr 4; 156 (14): 2086-9.
- Yasuda I., Tomita E., Nishigaki Y., Ino Y., Shimizu H., Yamada T., Kawamura H., Kuroda T., Takahashi T., Nagura K. A case of portal vein thrombosis subsequent to acute pancreatitis. Nippon Shokakibyo Gakkai Zasshi (1995 Apr) 92 (4): 820-5.

УЗД сканер H60
Точність, легкість, швидкість!
Універсальна система - сучасний дизайн, висока функціональність і простота у використанні.

