Етіологія і патогенез Сезонний грип - щорічні захворювання в епідемічному періоді, викликані типовими вірусами грипу, які циркулюють серед людей. У північній півкулі сезон грипу потрапляє на період з жовтня по квітень, а в південній півкулі - з травня по вересень. Пандемічний грип - захворювання, кожні кілька років чи десятиліть в формі глобальної епідемії (пандемії), викликані новими, невідомими до цього часу у людей підтипами або варіантами вірусу, напр. так звана «іспанка» (в 20 роках XX ст.). Інфекція поширюється дуже швидко - під час пандемії кількість захворювань в кілька разів вище, ніж під час щорічних епідемій сезонного грипу. Про оголошення пандемії ВООЗ вирішує на основі географічного охоплення інфікувань новим видом вірусу, а не ваги захворювань. наверх
1. Етіологічний фактор: збудником є вірус грипу. Епідемічні захворювання у людини викликають типи A і B. Тип А ділиться на підтипи на основі антигенної специфічності двох поверхневих білків - гемаглютиніну (H) та нейрамінідази (N). Найбільш поширеною причиною сезонного грипу є віруси підтипів H1N1 і H3N2 (H2N2 в деякі сезони), в меншій мірі віруси грипу B. Віруси грипу типу A характеризуються великою антигенною мінливістю, що створює ризик щорічного захворювання і необхідність щорічного поновлення складу вакцини. В останні роки серед людей зареєстровані спорадичні захворювання, викликані вірусами пташиного грипу (потенційні пандемічні типи), обтяжені високим ризиком ускладнень і високою смертністю (в основному в Азії і Єгипті [H5N1], останнім часом в Китаї [H7N9]). У червні 2009 року ВООЗ оголосила пандемію, викликану новим варіантом грипу H1N1pdm09 (раніше A / H1N1v, так званий «свинячий» грип), який домінував в сезоні 2009/2010, майже повністю витіснивши раніше існуючі сезонні підтипи грипу. У наступних постпандеміческіх сезонах цей варіант вірусу був присутній як і раніше, хоча і в меншому відсотку. Сезони грипу дуже мінливі.
2. Патогенез: віруси грипу А зв'язуються через гемаглютинін з епітеліальними клітинами верхніх і нижніх дихальних шляхів, а потім проліферують в них, викликаючи набряк і некроз клітин епітелію трахеї, бронхів і бронхіол. Чи не спостерігається виремии, а загальні симптоми є результатом дії цитокінів, звільняються під час запальної реакції. Виняток становить позалегеневого реплікація вірусу пташиного грипу підтипу H5N1. Цикл реплікації складає 6-12 ч. У порівнянні зі звичайними вірусами сезонного грипу вірус A / H1N1pdm09 має більш високу спорідненість з епітеліальними клітинами нижніх дихальних шляхів, він проникає глибше в дихальні шляхи і вражає альвеоли.
3. Резервуар і шлях передачі: віруси грипу А - люди, також деякі тварини (напр. Свині, морські ссавці, коні, кішки, собаки, домашні і дикі птахи); інфекція передається повітряно-крапельним шляхом (зараження можливе також при контакті з зараженими предметами). Віруси пташиного грипу - резервуар: інфікована птиця; можливий перехід інфекції на людей при безпосередньому, близькому контакті з хворою або мертвою птицею (дотик), вживання сирого або недовареного м'яса, або сирих яєць хворих птахів.
4. Фактори ризику зараження:
1) тривале перебування в безпосередній близькості (до 1,5-2 м) від хворого на грип без захисту (маска для обличчя);
2) прямий контакт з хворим або інфікованими предметами;
3) недостатня гігієна рук;
4) дотику інфікованими руками до області рота, носа, очей;
5) перебування в місцях скупчення великої кількості людей в період сезонного захворювання на грип (громадський транспорт, розважальні центри і т. П.).
5. Інкубаційний період і період зараження: інкубаційний період становить від декількох годин до 1-4 дня (пор. 2 дня). Період зараження для дорослих - 1 день перед і до 5 днів після появи симптомів (іноді навіть до 10 днів), а у маленьких дітей кілька днів до і ≥10 днів після появи симптомів. Пацієнти з сильно ослабленим імунітетом можуть бути заразні навіть протягом кількох місяців.
Клінічна картина І ПРИРОДНИЙ ПРОТЯГОМ наверх
Раптове початок симптомів:
1) загальних - лихоманка, озноб, болі в м'язах, головний біль (як правило, лобової і ретробульбарной областей), загальне нездужання і слабкість, млявість, погане загальне самопочуття;
2) дихальної системи - біль у горлі, «сухий катар», а також сухий і виснажливий кашель;
3) інших (рідше) - симптоми ларингіту або середнього отиту, нудота, блювота, можлива діарея незначній вираженості.
У літніх людей основними симптомами можуть бути млявість або порушення свідомості. Захворювання зазвичай дозволяється спонтанно через 3-7 днів, але кашель і нездужання можуть зберігатися ≥2 тижнів. До 50% інфекцій є безсимптомними.
ДІАГНОСТИКА наверх
Додаткові методи дослідження
Ідентифікація етіологічного фактора: виявлення генетичного матеріалу вірусу (ПЛР зі зворотною транскрипцією), метод імунофлюоресценції (прямий [DFA] або непрямий [IFA]), діагностичні експрес-тести для виявлення вірусного антигену (RIDT), ізолювання вірусу в культурі і антигенний експрес-тест із зразків, узятих з носа і горла (аспірат, змиви, мазок; зразки з носа і горла слід з'єднати). Етіологічна діагностика в цілому не є обов'язковою, але в той же час у пацієнтів з підвищеним ризиком розвитку ускладнень або в разі тяжкої (ускладнення) або прогресуючої грипоподібної форми гострої респіраторної інфекції або наявності інших показань до госпіталізації - результат визначає тактику лікування. Найбільш точним методом є метод полімеразної ланцюгової реакції зі зворотною транскрипцією (Reverse transcription polymerase chain reaction, RT-PCR, матеріал необхідно брати інструментом, виконаним повністю зі штучного матеріалу, який не містить в собі бавовни, вати або дерева). Порушення, правил забору зразка біологічного матеріалу, умов зберігання і транспортування можуть бути причиною помилкового негативного результату. Повторне дослідження показано в разі розвитку типових симптомів грипу у пацієнтів з обтяженим преморбідним фоном, розвитку ускладнень. У разі поразки інфекцією нижніх дихальних шляхів, аналіз аспірату з трахеї і бронхів характеризується більш високою діагностичною значимістю. Експрес-тести (RIDT) на наявність антигену вірусу грипу характеризуються високою специфічністю, але також помірною чутливістю, тому негативний результат не виключає інфекцію, якщо клінічні і епідеміологічні дані вказують на грип. Час очікування результату тесту: традиційне культивування клітин 3-10 днів, експрес-метод 1-3 дні, метод імунофлюоресценції 1-4 ч, ПЛР зі зворотною транскрипцією 1-6 ч, RIDT <30 хв.
Серологічні дослідження не мають особливого значення в практиці.
діагностичні критерії
1. Діагностика інфекції
(Підтверджений лабораторно грип): позитивний результат вірусологічного аналізу є підставою для постановки діагнозу.
2. Діагноз грипу необхідно виключати під час епідемічного сезону у будь-якого хворого з лихоманкою і симптомами з боку дихальної системи (біль у горлі, нежить і / або кашель). На підставі тільки клінічної картини можна діагностувати тільки гостру респіраторну інфекцію.
3. Класифікація тяжкості захворювання:
Важкий випадок або ускладнення грипу (показання до госпіталізації) - крім типових симптомів також ≥1 з наступних станів:
1) захворювання нижніх дихальних шляхів (пневмонія) - клінічні симптоми (тахіпное більше 24 подихів у хвилину, гіпоксемія (SрO 2 <95%), задишка в спокої або при незначному фізичному навантаженні і інші ознаки дихальної недостатності) і / або рентгенографічні симптоми (двосторонні зливні (62%) і мультідолевие (72%) легеневі інфільтративні затемнення, що розходяться від коренів легких, що може симулювати картину кардіогенного набряку легень, невеликий плевральний або междолевой випіт);
2) симптоми з боку нервової системи - судоми (в тому числі фебрильні), порушення свідомості і енцелопатія, енцефаліт вогнищевий, неврологічні дефіцити, синдром Гієна-Барре, гострий поперечний мієліт;
3) вторинні ускладнення, в тому числі міокардит, ниркова недостатність, поліорганна недостатність, сепсис і септичний шок, розпад скелетних м'язів;
4) загострення основних хронічних захворювань, в тому числі: бронхіальної астми, ХОЗЛ, коронарної хвороби, хронічної недостатності серця, печінки або нирок, цукрового діабету, наявність ожиріння;
5) інші, крім перерахованих вище, тяжкі стани, що вимагають госпіталізації;
6) будь-який з симптомів прогресуючого захворювання (→ див. Нижче).
Прогресуюче захворювання - поява тривожних симптомів у пацієнтів, які раніше зверталися до лікаря з приводу неускладненого грипу. Погіршення стану пацієнта може статися дуже швидко (напр., Протягом 24 год); поява тривожних симптомів є показанням до негайної перевірки способу лікування пацієнта, а в більшості випадків, також до госпіталізації (→ нижче, пкт. 1-3).
Тривожні симптоми:
1) суб'єктивні, об'єктивні та лабораторні симптоми дихальної та серцево-судинної недостатності: задишка, ціаноз, кровохаркання, біль в грудній клітці, гіпотензія, зниження насичення гемоглобіну киснем;
2) симптоми, які вказують на ускладнення з боку ЦНС - розлади свідомості, втрата свідомості, патологічна сонливість, рецидивні або зберігаються судомні напади, значна м'язова слабкість, параліч або парез;
3) симптоми важкого обезводнення - запаморочення або непритомність при спробі встати, патологічна сонливість або зниження діурезу;
4) лабораторні та / або клінічні симптоми збереження вірусної інфекції або вторинної інвазивної бактеріальної інфекції;
5) збереження або рецидив епізодів високої температури або інших симптомів після 3-х днів.
Диференціальна діагностика Гострі респіраторні інфекції іншої етіології (вірусні інфекції дихальних шляхів, бактеріальні інфекції дихальних шляхів), загострення ХОЗЛ або астми, інфекційний мононуклеоз, гострий інфікування ВІЛ, гострий мієлоїдний лейкоз, малярія, бабезиоз.
ЛІКУВАННЯ
алгоритм дій
→ Мал. 18.1-1 і Мал. 18.1-2 . наверх 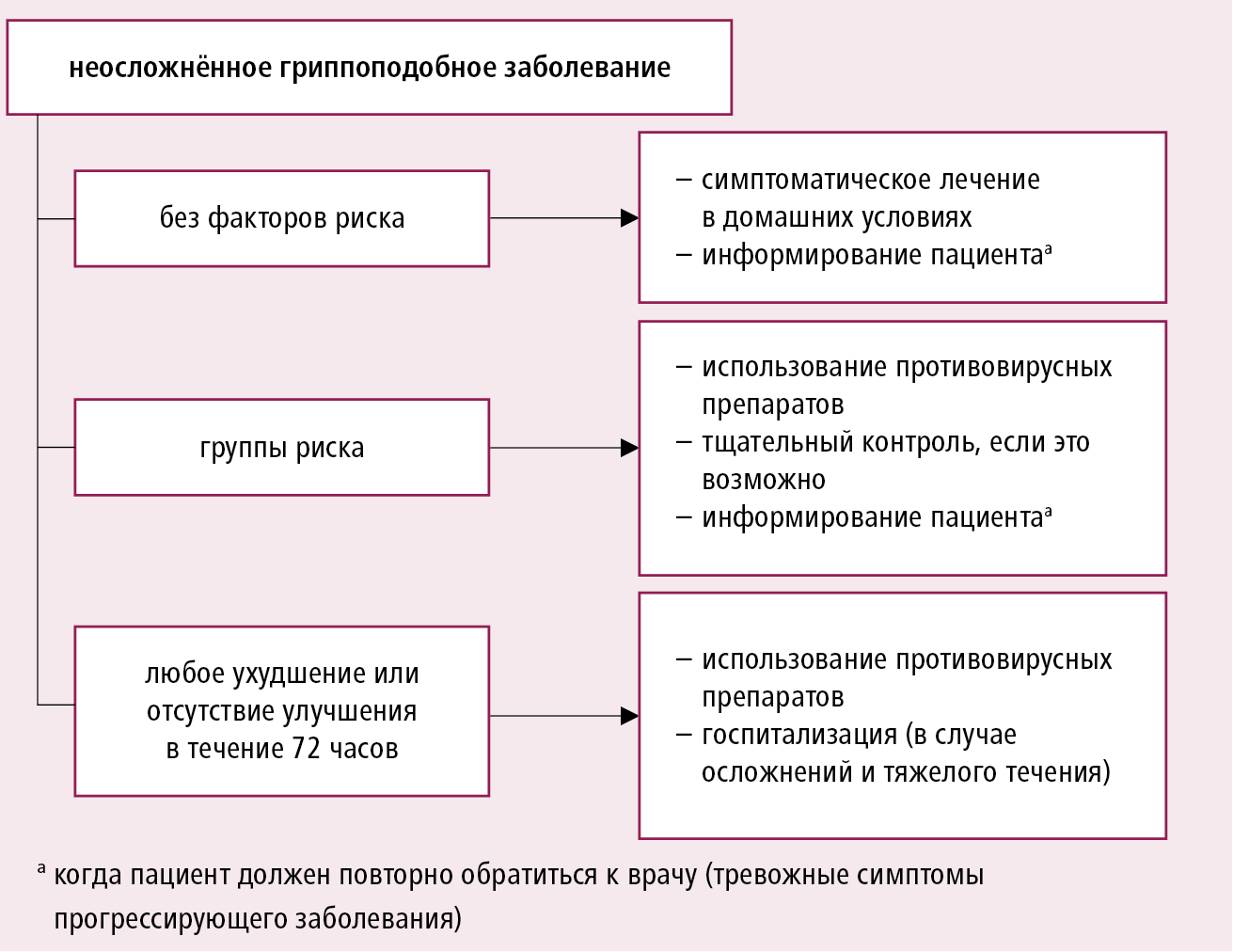
Малюнок 18.1-1. Початковий клінічний алгоритм в разі неускладненого гриппоподобного захворювання або грипу (ВООЗ, 2009)

Малюнок 18.1-2. Первісна клінічна діагностика пневмонії в ході грипу (ВООЗ, 2009)
симптоматичне лікування
1. Постільний режим, прийом великої кількості рідини, ізоляція хворого
(Особливо від осіб з груп підвищеного ризику ускладнень грипу).
2. Жарознижуючі і болезаспокійливі лікарські препарати: парацетамол, нестероїдні протизапальні засоби (напр. Ібупрофен); заборонено застосовувати ацетилсаліцилову кислоту у дітей і підлітків до досягнення ними 18 річного віку (ризик розвитку синдрому Рея).
3. У разі потреби: від кашлю препарати не протипоказані, призначення муколитиков і відхаркувальних засобів вирішується індивідуально (в більш легких випадках ложка меду / склянку теплої води перед сном), лікарські препарати, що звужують судини слизової оболонки носа, ізотонічні або гіпертонічні розчини NaCl интраназально.
4. Часто використовувані лікарські препарати, такі як вітамін С і рутин, неефективні. Гомеопатичні засоби (напр. Оціллококцінум) - низький рівень доказової бази.
5. Пацієнта з дихальною недостатністю необхідно перевести в центр, в якому проводиться екстракорпоральна мембранна оксигенація (ЕКМО).
етіотропне лікування
1. Противірусні препарати активні тільки проти вірусів грипу:
1) інгібітори нейрамінідази (активні проти вірусів грипу А і В) - озельтамівір і занамівір;
2) інгібітори М2 (активні тільки проти вірусів грипу А) - амантадин і ремантадин. Однак в останні роки чутливість вірусів до даних препаратів значно знизилася.
Спектр стійкості на противірусні лікарські препарати змінюється з року в рік, тому рекомендації по емпіричної терапії оновлюються перед кожним епідемічним сезоном, а при необхідності, протягом сезону. Штами вірусів грипу А (H3N2, H1N1pdm09), що циркулюють під час останніх сезонів епідемії, стійкі до інгібіторів М2. Проте, всі штами вірусів сезонного грипу, як правило, чутливі до інгібіторів нейрамінідази. Чим раніше почати противірусне лікування, тим воно є більш ефективним (в ідеалі протягом 48 годин), тому в разі підозри на грип в групах ризику та у тяжкохворих не чекайте лабораторного підтвердження інфекції.
2. Показання до лікування озельтамівіру (або занамівіром): 1) підозра на грип або підтверджений грип у госпіталізованих хворих;
2) важке, ускладнене або прогресуючий перебіг (критерії → вище) - якомога швидше почніть лікування озельтамівіру. Коли осельтамівір не доступний або не можна його застосувати, або в разі підтвердження стійкості штаму на цей препарат → необхідно призначити занамівір.
3) у разі клінічно обгрунтованої підозри або лабораторно підтвердженого грипу у осіб з групи підвищеного ризику тяжкого перебігу та ускладнень (→ див. Нижче) необхідно почати лікування озельтамівіру (або занамівіром) якомога швидше після появи симптомів незалежно від їх тяжкості, оптимально протягом 48 ч.
При лікуванні пацієнтів з бронхіальною астмою занамівіром необхідно бути готовим до загострення захворювання і мати в доступі короткодействующие бронходилататори.
У більшості хворих на грип легкого або помірного течії, які не належать до групи підвищеного ризику, і у пацієнтів, які звертаються в період ослаблення симптомів, немає необхідності застосування противірусних препаратів. Під час тривалого лікування озельтамівіру, особливо у хворих з імунодефіцитом, може розвинутися стійкість до цього препарату. Всі штами вірусу A / H1N1 2009H1N1pdm09, стійкі до осельтамівір, чутливі до занамівіру.
3. Дозування, схеми лікування і побічні дії: 1) осельтамівір - п / о 75 мг 2 × в день (доза для людей з масою тіла> 40 кг або віком> 12 років); типове лікування триває 5 днів. Якщо немає поліпшення після стандартної терапії → продовжите лікування. Пацієнтам, які не здатні проковтнути капсулу, можна приготувати пероральну суспензію з вмістом капсули згідно з інструкцією виробника. При нирковій недостатності з кліренсом креатиніну 10-30 мл / хв необхідно зменшити терапевтичну дозу до 75 мг 1 × в день, а профілактичну дозу до 75 мг кожні 48 год. Побічні дії - нудота / блювання (менш виражені, якщо препарат подавати з їжею) , тимчасові психоневрологічні симптоми (зміна рівня свідомості, сплутаність свідомості, аномальна поведінка, марення, галюцинації, ажитація, тривога, кошмари, делірій).
2) занамівір (інгалятор сухого порошку) - рекомендується 2 інгаляційні дози (2 × 5 мг) 2 × в день протягом 5 днів. Занамівір в формі для інгаляцій не застосовуються через небулайзер - містить лактозу, яка може порушити роботу небулайзера; протипоказаний хворим з хронічними захворюваннями легенів (бронхіальна астма, ХОЗЛ) або серця. У пацієнтів з тяжкою нирковою недостатністю не слід змінювати дозування.
Стаціонарне лікування Показано при важкому або прогресуючому перебігу грипу → вище.
1. Первісна оцінка хворого:
1) у кожного пацієнта контролюйте SpO 2, зберігаючи його значення при пневмонії> 90%, а у деяких хворих (напр., При вагітності, у дітей) в діапазоні 92-95% - може знадобитися киснева терапія;
2) в разі задишки необхідно провести рентгенографію грудної клітини;
3) необхідно провести (можливо, повторити) визначення вірусу грипу (ПЛР в реальному часі). У разі негативного результату у хворого з високою клінічною вірогідністю інфекції, повторюйте дослідження кожні 48-72 год;
4) часто оцінюйте стан пацієнта (може різко погіршитися).
2. Негайно після надходження хворого необхідно почати емпіричне лікування озельтамівіру (або іншим лікарським препаратом першого вибору, якщо в даному сезоні змінилися рекомендації) - як правило, після появи ускладнень, які є показанням до госпіталізації, потрібно його застосовувати протягом> 5 днів або ≥10 днів (або до моменту, поки на основі ослаблення клінічних симптомів і / або результатів вірусологічних аналізів не буде доведено, що реплікація вірусу триває). У разі збереження важких симптомів грипу, незважаючи на лікування озельтамівіру, у хворого з підтвердженим зараженням вірусом грипу візьміть до уваги занамівір або перамівір (в РФ не зареєстрований) в / в.
3. Пневмонія (особливо важка) при гріпі - кроме протівірусного лікування озельтамівіру требует призначення емпірічної антибіотикотерапії согласно з рекомендаціямі для пневмонії. Бактеріальну пневмонію у хворого на грип найчастіше віклікають Staphylococcus aureus и пневмококи, но в кожному разі необходимо провести стандартну бактеріологічну діагностику. Чи не рекомендується використовуват антибіотики для ПРОФІЛАКТИКИ. Якщо клінічна оцінка та результати мікробіологічних аналізів не вказують на бактеріальну інфекцію у хворого на грип, підтвердженим лабораторно, необхідно вирішити питання про припинення прийому антибіотика.
4. У разі показань (напр. ОРДС) - механічна вентиляція.
5. ГКС: не показано застосовувати у великих дозах при лікуванні вірусної пневмонії через ризик серйозних побічних дій, в тому числі опортуністичних інфекцій пролонгації реплікації вірусу. Застосування невеликих доз ГКС можливо при септичному шоці, що вимагає застосування вазопресорних препаратів → розд. 18.8 .
Ускладнення 1) запалення легенів: наверх
а) первинне грипозний - не спостерігається регресія симптомів грипу; найбільш часта причина пневмонії з тяжким перебігом в епідемічному сезоні грипу - це розвиток вірусної пневмонії, яка може протікати в формі ОРДС;
б) вторинне бактеріальне, викликане S. pneumoniae, S. aureus або H. influenzae - в період регресії симптомів грипу або в фазі реконвалесценції (повернення лихоманки і посилення задишки, кашлю, нездужання);
2) стрептококова ангіна;
3) загострення супутнього хронічного захворювання;
4) рідко - менінгіт і енцефаліт, енцефалопатія, поперечний мієліт, синдром Гієна-Барре, міозит (в крайніх випадках з міоглобінурією і нирковою недостатністю), міокардит, перикардит, сепсис і поліорганна недостатність;
5) дуже рідко (зазвичай у дітей) синдром Рейє - пов'язаний зазвичай з прийомом препаратів ацетилсаліцилової кислоти;
Фактори ризику тяжкого перебігу та ускладнень (в тому числі госпіталізації і смерті):
1) вік ≥65 років або <5 років (особливо до 24 міс. Життя);
2) вагітність (особливо II і III триместр) і перші 2 тижні після пологів;
3) значний ступінь ожиріння (ІМТ ≥40);
4) деякі хронічні захворювання (незалежно від віку): легких (напр. ХОЗЛ, бронхіальна астма), серця (напр. Коронарна хвороба, застійна серцева недостатність), нирок, печінки, метаболічні (в тому числі цукровий діабет), крові (в тому числі гемоглобінопатії), імунодефіцити (первинні, інфекція ВІЛ, імуносупресивної терапії), неврологічні захворювання, які порушують функцію дихальної системи або видалення виділень з дихальних шляхів (напр. розладу пізнавальних процесів, посттравматичні пошкодження спин ого мозку, хвороби, що протікають з судомами, нервово-м'язові захворювання).
ОСОБЛИВІ СИТУАЦІЇ
Вагітність і грудне вигодовування наверх
У вагітних жінок підвищений ризик ускладнень грипу, в тому числі несприятливого результату вагітності (викидень, передчасні пологи, загроза життю плода). У разі обгрунтованої підозри або підтвердження грипу вагітні пацієнтки потребують ретельного нагляду і незалежно від розвитку симптомів, як можна в більш швидкому призначенні противірусного лікування ще до отримання результатів лабораторного дослідження. При болеутоляющем і жарознижуючий лікуванні показаний парацетамол (ацетилсаліцилова кислота та нестероїдні протизапальні засоби протипоказані при вагітності). Немає достатніх даних щодо застосування при вагітності більшої дози озельтамівіру, ніж 75 мг кожні 12 год. Жінки, які годують груддю, можуть безпечно продовжувати грудне вигодовування в ході лікування озельтамівіру і занамівіром (проте повинні дотримуватися правил профілактики). наверх
ПРОФІЛАКТИКА
специфічні методи наверх
1. Вакцинація
→ розд. 18.11 - основний метод профілактики. наверх
2. Фармакологічна профілактика: осельтамівір або занамівір - якомога швидше після появи симптомів грипу; рекомендується в групах осіб високого ризику (→ див. вище) після тісного контакту з хворим. Гомеопатичні препарати і вітамін С не ефективні.
неспецифічні методи
1. Ізоляція пацієнтів: протягом 7 днів після появи симптомів або якщо вони тривають довше - 24 годин після завершення лихоманки і гострих симптомів з боку респіраторної системи. Протягом цього періоду хворий з неускладненим грипом повинен залишатися вдома і обмежити свої контакти до необхідного мінімуму. Пацієнтам з імунодефіцитом необхідна більш тривала ізоляція.
2. Особистий захист:
1) гігієна рук - в сезоні грипу, особливо в разі тісного контакту з хворим на грип (напр. Будинки, на роботі, в лікарні, поліклініці) часте (10 × в день по 20 з миття рук з милом (краще всього засобом на основі алкоголю ), потім витирання одноразовим рушником: після кожного контакту з хворим, після користування туалетом, перед їжею або дотиком рота і носа, після повернення додому, після очищення носа або закривання рота під час чхання та кашлю;
2) використання маски на обличчя (напр. Хірургічної або стоматологічної) в ситуації тісного контакту з хворим (до 1,5-2 м). Маску також повинен носити хворий на грип, щоб зменшити ризик інфікування інших. Маски, після кожного контакту з хворим, треба міняти на нові, а використані утилізувати спеціальним чином. Здоровим людям не рекомендується носити маску на вулиці для профілактики. Під час процедур в області дихальних шляхів, при яких виділяється секрет в формі аерозолю (напр. Бронхоскопія, відсмоктування виділень з дихальних шляхів і т. П.) Необхідно носити маски з фільтром N95 (або схожого типу), а також захисні окуляри, халат і рукавички.
3) інші правила гігієни під час сезону грипу: необхідно прикривати рот одноразовою серветкою під час кашлю та чхання, після чого викидати її в урну і ретельно мити руки (у разі відсутності одноразових серветок, рекомендується прикривати рот передпліччям, а не рукою); необхідно уникати контакту віч-на-віч з іншими людьми; уникати натовпу; уникати дотику немитими руками рота, носа і очей; часто ретельно провітрювати приміщення.
3. Обов'язок повідомлення в органи виконавчої влади регіону в сфері охорони здоров'я та управління Росспоживнагляду по суб'єкту Федерації: тільки випадки, підтверджені вірусологічною дослідженням.

