- Загальні відомості
- причини
- патогенез
- Класифікація
- симптоми
- ускладнення
- діагностика
- лікування
- Прогноз і профілктіка
Геморагічний васкуліт - системне асептичне запалення судин мікроциркуляторного русла з переважним ураженням шкіри, суглобів, шлунково-кишкового тракту і ниркових клубочків. Протікає з явищами геморагічної або уртикарії, артралгіями, абдомінальним больовим синдромом, гематурією і нирковою недостатністю. Діагностика заснована на клінічних симптомах, лабораторних даних (аналіз крові, сечі, коагулограма), дослідженні органів шлунково-кишкового тракту і нирок. Основою лікування васкуліту є терапія антикоагулянтами, ангіагрегантов. У важких випадках застосовується екстракорпоральна гемокоррекция, глюкокортикоїдних терапія, протизапальну, цитостатичну лікування.
Загальні відомості
Геморагічний васкуліт (ГВ, хвороба Шенлейна-Геноха, алергічна пурпура, капіляротоксикоз) відноситься до найбільш поширеним на сьогоднішній день геморагічним захворюванням. По суті своїй він є алергічних васкулитом поверхневого характеру з ураженням дрібних артеріол, венул, а також капілярів. У Міжнародній класифікації хвороб (МКБ) захворювання має назву "алергічна пурпура". Хвороба Шенлейн-Геноха зустрічається в основному в дитячому віці - від 5 до 14 років. Середня поширеність серед дітей цього віку становить 23-25 випадки на 10 тис. Найбільш схильні до захворювання особи у віці 7-12 років. У дітей до 3 років відомі лише окремі випадки виникнення пурпури.
геморагічний васкуліт
причини
Етіологічні аспекти вивчені не до кінця, відомо лише, що в більшості випадків патологія носить інфекційно-алергічну природу. Існує сезонна залежність - найбільша захворюваність реєструється в сире і холодну пору року. Багаторічні спостереження дозволили виявити загальні тригерні фактори, що передують розвитку клінічних проявів. До їх числа відносять:
- Інфекційні захворювання. У більшості хворих маніфестації васкуліту передує гостра інфекція дихальних шляхів (трахеобронхіт, тонзиліт, ринофарингіт). Найбільш часто з змивів носоглотки вдається виділити β-гемолітичний стрептокок, золотистий стафілокок, кишкову паличку, аденовірус, ВПГ 1 і 2 типів. Менша частина хворих дітей інфікована цитомегаловірусом, вірусом Епштейна-Барр, хламідіями, мікобактеріями туберкульозу, вірусом гепатиту В.
- Лікарська терапія. У ревматології є повідомлення про розвиток геморагічного васкуліту на тлі використання фармакопрепаратов: антибіотиків (пеніцилінів, макролідів), нестероїдні протизапальні засоби, антиаритмічних засобів (хінідин). Спровокувати явища алергічної пурпури може профілактична вакцинація, проведена відразу після перенесеної ГРВІ.
- Алергічна обтяженість. В анамнезі пацієнтів з ГВ нерідко є вказівки на наявність різних видів алергії (медикаментозної, харчової, холодової). Хворі часто страждають алергічним дерматитом , поліноз , алергічний риніт або проявами ексудативно-катарального діатезу .
- Інші ендогенні і зовнішні причини. У числі виробляють факторів може виступати переохолодження , Надлишкова інсоляція, укуси комах, травми. У деяких хворих маніфестація захворювання настає на тлі вагітності, цукрового діабету , Злоякісних пухлин, цирозу печінки .
У багатьох спостереженнях причинний фактор, що викликав виникнення васкуліту, встановити не вдається. Ряд авторів висловлює припущення, що вплив провокуючих чинників призводить до розвитку геморагічного васкуліту лише в тих випадках, коли воно здійснюється на тлі генетичної схильності організму до гиперергическим імунних реакцій.
патогенез
В основі механізму розвитку геморагічного васкуліту лежить утворення імунних комплексів і підвищення активності білків системи комплементу. Циркулюючи в крові, вони відкладаються на внутрішній поверхні стінки дрібних судин (венул, артеріол, капілярів), викликаючи її пошкодження з виникненням асептичного запального процесу. Запалення судинної стінки в свою чергу призводить до підвищення її проникності, відкладенню в просвіті судини фібрину і тромботичних мас, що обумовлює основні клінічні ознаки захворювання - шкірно-геморагічний синдром і мікротромбірованіе судинного русла з ураженням шлунково-кишкового тракту, нирок, суглобів.
Класифікація
У клінічному перебігу капіляротоксикозу розрізняють гостру фазу (початковий період або загострення) і фазу стихання (поліпшення). За переважаючим симптомів захворювання класифікують на наступні клінічні форми: просту, ревматоїдну (суглобовий), абдоминальную і блискавичну. Відповідно до характером перебігу розрізняють гострий (до 2-х міс.), Затяжний (до півроку) і хронічний ГВ. По тяжкості клінічних проявів виділяють васкуліт:
- Легкого ступеня. Відзначається задовільний стан пацієнтів і необільний характер висипу, артралгії .
- Середнього ступеня. Стан хворого середньої важкості, висипання рясні, артралгії супроводжуються змінами в суглобах за типом артриту , Відзначаються періодичні болі в животі і мікрогематурія.
- Тяжкого ступеня. Має місце важкий стан хворого, зливні рясні висипання з некротичними ділянками, ангіоневротичний набряк, нефротичний синдром , Спостерігається макрогематурія і шлунково-кишкові кровотечі , Можливий розвиток гострої ниркової недостатності .
симптоми
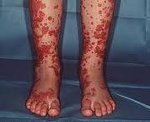
Для клініки алергічної пурпури типово гострий початок з підвищенням температури до субфебрильних або фебрильних цифр. Однак можлива відсутність підйому температури. Шкірний синдром відзначається в самому дебюті захворювання і спостерігається у всіх хворих. Він характеризуються дифузними плямисто-папульозний геморрагическими елементами різного розміру (частіше дрібними), що не зникають при натисканні. У деяких випадках спостерігається уртикарний висип. Висипання зазвичай розташовуються симетрично на шкірі гомілок, стегон і сідниць, в області великих суглобів, рідше - на шкірі рук і тулуба. Рясність висипань часто корелює з тяжкістю васкуліту. При найбільш важкому його перебігу в центрі деяких елементів висипу розвивається некроз і утворюється виразка. Дозвіл висипу закінчується довготривалою гиперпигментацией . При хронічному перебігу ГВ з частими рецидивами на шкірі після зникнення висипу виникає лущення.
Суглобовий синдром розвивається у 70% пацієнтів. Ураження суглобів можуть носити короткочасний характер у вигляді легкої артралгії або зберігатися протягом декількох днів з вираженим больовим синдромом, що супроводжується іншими симптомами артриту (почервоніння, набряклість) і призводить до обмеження рухів в суглобі. Типовим є летючий характер ураження із залученням переважно великих суглобів, частіше колінних і гомілковостопних. Суглобовий синдром може з'явитися в початковому періоді васкуліту або виникнути пізніше. Найчастіше він має тимчасовий характер і ніколи не призводить до стійкої деформації суглобів. Абдомінальний синдром може передувати шкірно-суглобовий проявам або супроводжувати їх. Він проявляється болями в животі різної інтенсивності - від помірних до нападоподібних по типу кишкової коліки. Пацієнти часто не можуть вказати точну локалізацію болю, скаржаться на порушення стільця, нудоту і блювоту. Абдоминалгии можуть з'являтися кілька разів протягом доби і проходять мимоволі або в перші кілька днів лікування.
Нирковий синдром виникає у 25-30% пацієнтів і проявляється ознаками хронічного або гострого гломерулонефриту з різним ступенем гематурії. У ряду хворих виникає нефротический симптомокомплекс. Поразка інших органів при геморагічному васкуліті відбувається досить рідко. Це може бути геморагічна пневмонія у вигляді кашлю з прожилками крові в мокроті і задишки, крововиливи в ендокард, геморагічний перикардит , міокардит . Поразка судин головного мозку проявляється запамороченням, дратівливістю, головним болем , епіпріступамі і може викликати розвиток геморагічного менінгіту .
ускладнення
Ураження нирок є найстійкішим синдромом геморагічного васкуліту, може ускладнюватися злоякісним гломерулонефрит і хронічною нирковою недостатністю. У важких випадках алергічної пурпури виникають шлунково-кишкові кровотечі, що супроводжуються кривавою блювотою і присутністю крові в калових масах, легеневі кровотечі, крововиливи в речовину головного мозку ( геморагічний інсульт ). Масивні крововтрати можуть привести до колапсу і анемічній комі. Ускладнення черевного синдрому зустрічаються рідше і представлені инвагинацией кишечника, перитонітом, тромбозом брижових судин, некрозом частини тонкого кишечника. Найбільша частота летальних випадків реєструється при блискавичній формі ГВ.
діагностика
Проводячи діагностику, ревматолог враховує вік пацієнта, вивчає етіофактори, зіставляє клінічні і лабораторні дані, виключає інші захворювання. При розвитку ниркового синдрому пацієнту необхідна консультація нефролога , При наявності абдомінальних болів - консультація гастроентеролога і хірурга . Діагностична панель включає:
- Гематологічні тести. В загальному аналізі крові, як правило, відзначаються неспецифічні ознаки помірного запалення (лейкоцитоз і невелике підвищення ШОЕ), збільшення кількості тромбоцитів і еозинофілів. Біохімічний аналіз крові показує збільшення імуноглобуліну А і СРБ. Велике діагностичне значення мають результати коагулограми. Відсутність в ній даних за порушення згортання при наявності клінічних ознак геморагічного синдрому свідчить на користь ГВ.
- Аналізи сечі і калу. В аналізі сечі виявляється гематурія, протеїнурія, циліндрурія. Пацієнтам з нирковим синдромом показаний моніторинг змін в аналізі сечі, проведення біохімії сечі, проби Зимницьким, Нечипоренко. Для діагностики прихованого ШКТ-кровотечі виробляють аналіз калу на приховану кров.
- Інструментальну діагностику. З метою оцінки стану органів-мішеней виконується УЗД нирок , УЗДГ ниркових судин. Для виключення органічних причин кровотечі з травного тракту і бронхів доцільно проведення УЗД черевної порожнини , гастроскопії , Бронхоскопії.
- Біопсію з гістологією. У важких діагностичних випадках показана біопсія шкіри або нирок. Гістологічне дослідження біоптату виявляє характерні зміни: відкладення імуноглобуліну А і ЦВК на ендотелії і в товщі судинної стінки венул, артеріол і капілярів; освіту микротромбов; вихід елементів крові за межі судини.
Абдоминальную форму геморагічного васкуліту слід диференціювати від інших причин, які обумовлюють появу симптомів « гострого живота »: апендициту , пенетрації виразки шлунка , гострого холециститу , Панкреатиту, перфорації кишечника при виразковий коліт ін. Також необхідно виключити тромбоцитопенічна пурпура , Геморагічний синдром при інфекційних захворюваннях ( геморагічних лихоманки , Грипі), лейкоз, ревматоїдний артрит , хвороба Стілла , Гострий гломерулонефрит, системні васкуліти .
лікування
У гострій фазі геморагічного васкуліту пацієнтам необхідно дотримуватися постільного режиму і дієту, обмежити вживання рідини і солі, виключити прийом антибіотиків та інших медикаментів, які можуть посилювати сенсибілізацію організму. Основні напрямки терапії залежать від клінічних проявів, тому їх доцільно розглядати посіндромно:
- При будь-яких синдромах. Основу базисної терапії при всіх формах ГВ становить призначення дезагрегантов (дипіридамолу, пентоксифіліну) і активаторів фібринолізу (нікотинової кислоти). Препарати цих груп перешкоджають агрегації тромбоцитів, покращують мікроциркуляцію і внутрішньотканинну перфузію. Часто в базисну схему включають гепарин та інші антикоагулянти.
- При шкірному синдромі. Терапія передбачає застосування сульфасалазину, колхіцину. Використання преднізолону до сих пір є спірним питанням серед лікарів. Можливо його призначення в важких випадках ГВ. При відсутності ефекту від терапії кортикостероїдами препаратами запасу є цитостатики.
- При суглобовому синдромі. Виражені артралгії купіруються проведенням протизапальної терапії (індометацин, ібупрофен). Додатково можуть призначатися похідні амінохіноліну (хлорохін).
- При нирковому синдромі. Призначаються високі дози глюкокортикоїдів, цитостатиків. Можливе використання іАПФ, антагоністів рецепторів ангіотензину II, введення нормального людського імуноглобуліну, проведення електрофорезу з нікотиновою кислотою і гепарином на область нирок. В термінальній стадії ХНН потрібно гемодіаліз або трансплантація нирки .
- При абдомінальному синдромі. Інтенсивний больовий синдром служить показанням до внутрішньовенного введення преднізолону, реополіглюкіну, кристалоїдів. При розвитку хірургічних ускладнень (перфорація, інвагінація кишки) застосовується хірургічна тактика.
Важкий перебіг захворювання є показанням для проведення екстракорпоральної гемокоррекціі ( гемосорбция , іммуносорбція , плазмаферез ). Багато авторів відзначають неефективність антигістамінних препаратів в лікуванні ГВ. Однак їх застосування може бути виправдане у пацієнтів з алергічним анамнезом. При зв'язку захворювання з харчовою алергією і наявністю абдомінального синдрому додатково призначаються ентеросорбенти.
Прогноз і профілктіка
Легкі форми геморагічного васкуліту схильні до мимовільного лікуванню після першої ж атаки захворювання - їх прогноз сприятливий. При блискавичній формі смерть пацієнтів може статися в перші кілька діб від початку захворювання. Найчастіше це пов'язано з ураженням судин ЦНС і виникненням внутрішньомозкового крововиливу. Іншою причиною летального результату може стати важкий нирковий синдром, що приводить до розвитку уремії. З метою профілактики алергічного васкуліту рекомендується санація хронічних інфекційних вогнищ ЛОР органів, дегельмінтизація при глистовихінвазіях, виключення контакту з відомими алергенами і безконтрольного прийому медикаментів.

