В даний час «реактивний артрит» (РеА) є одним з найбільш частих ревматологічних діагнозів. Відповідно до Міжнародної класифікації хвороб Х перегляду, до реактивним відносяться артрити, при яких має місце інфікування організму, проте в синовіальній рідині уражених суглобів вірулентні патогенні мікроорганізми не виявляються.
У більшості випадків при розвитку характерного асиметричного олигоартрита є дані (анамнестичні, клінічні, лабораторні) на користь перенесеної або яку переносять урогенітальної інфекції та РеА трактується як хвороба Рейтера (М02.3).
У ряді ситуацій, коли при наявності типового суглобового ураження немає доказів зв'язку його з урогенітальною інфекцією, доводиться розглядати захворювання як «інші реактивні артропатії» (М02.8) або «реактивну артропатию неуточнену» (М02.9).
Хвороба Рейтера характеризується як тріада, яка складається з уретриту, артриту і кон'юнктивіту, з можливими ураженнями шкіри та слизових, такими як бленноррагіческая кератодермією, кільцеподібний баланіт, вульвіт, увеїт, виразки в ротовій порожнині, а також кардіологічними або неврологічними симптомами. Класична тріада з уретриту, артриту і кон'юнктивіту, описана в доантібіотіческую епоху, в даний час зустрічається вкрай рідко, артрит може бути єдиним проявом захворювання, яке і змушує пацієнтів звертатися за медичною допомогою. Об'єктивні ознаки артриту присутні в 0,8-4% випадків інфекцій нижніх статевих шляхів, таких як уретрит або цервіцит. Хвороба Рейтера в 10 разів частіше зустрічається у чоловіків, ніж у жінок, переважно у віці 20-40 років.
Етіологія РеА невідома. Імовірно, в його основі лежить генетично детермінована аномалія імунної системи (захворювання в 50 разів частіше діагностується у носіїв антигену гістосумісності HLAB27), яка реалізується при інфікуванні деякими мікроорганізмами.
Патогенетичні механізми РеА невідомі, хоча очевидно залучення імунної відповіді на мікроорганізми урогенітального тракту. Вважають, що розвиток иммунокомплексного синовіту обумовлено надмірним імунною відповіддю макроорганізму на мікробні антигени, що знаходяться поза порожниною суглоба з формуванням імунних комплексів, які відкладаються в синовіальній оболонці.
Роль хламідійної урогенітальної інфекції в розвитку РеА. РеА найчастіше асоційований з хламідійною (Chlamydia trachomatis) урогенітальною інфекцією.
Ureaplasma urealyticum пов'язана з невеликою кількістю випадків і може бути причиною РеА у меншої частини пацієнтів.
Причинний роль інших патогенів та комменсалов статевих шляхів можлива, але для її оцінки в даний час немає достатньої кількості даних.
Урогенитальная інфекція, що викликається мікроорганізмом Chlamydia trachomatis (серотипи DK), є найбільш поширеною в європейських країнах бактеріальною інфекцією, що передається статевим шляхом, як у чоловіків, так і у жінок. Безсимптомна інфекція особливо характерна для жінок (до 80% випадків) і часто залишається нерозпізнаною, приводячи до зараження статевих партнерів і до віддалених несприятливих наслідків.
Хламідії - облігатні внутрішньоклітинні паразити, здатні латентно персистировать в організмі, вражаючи епітеліальні, гладеньких м'язів і макрофаги. Хламідії характеризуються двофазним циклом розвитку, що складається з чергування функціонально і морфологічно різних форм - культивованих елементарних тілець і некультивованих ретикулярних тілець. Перші - метаболічно неактивні, розташовані внеклеточно і стійкі до впливу антибактеріальних препаратів, їх поглинання клітиною відбувається шляхом ендоцитозу. На цій стадії елементарні тільця знаходяться всередині цитоплазматичних включень - ендосом, що транспортуються в дистальні ділянки апарату Гольджі. Тут ендосомамі поглинаються необхідні для метаболізму і реплікації хламідії субстанції (рис. 1).
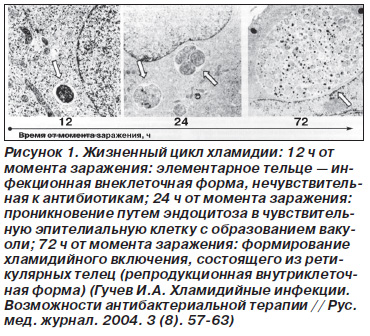
Після поглинання елементарні тільця збільшуються і перетворюються в активно діляться ретикулярні тільця. Формується хламідійної включення - колонія розміром 0,6-1,5 мкм, що налічує до тисячі мікроорганізмів (рис. 1). Вбудовуються в мембрану ендосоми білки, секретуються ретикулярними тільцями, перешкоджають злиттю з лізосомами. Через 18-48 год ретикулярні тільця знову ущільнюються. Частина з них залишає клітину, інфікуючи сусідні і продовжуючи 40-72часовой цикл розвитку. Вихід хламідій з епітеліальної клітини не завжди супроводжується загибеллю останньої, більш того, для інфікованих клітин характерна посилена проліферація. Важливу роль в процесі виживання мікроорганізму грає придушення експресії білків головного комплексу гістосумісності II класу. Завдяки цьому епітеліальна клітина не розпізнається як інфікована імунною системою.
Дія на хламідії антибактеріального препарату веде до припинення конденсації ретикулярних тілець в елементарні тільця. Наслідком впливу антибіотиків, особливо bлактамов, є освіта не діляться, але життєздатних персистуючих тілець. Їх особливість - різке зниження метаболізму, що визначає стійкість до антибактеріальних препаратів. Для персістентов характерна слабка експресія головного білка зовнішньої мембрани - ключового антигену, стимулюючого імунну відповідь. В результаті у осіб з сприяючих генотипом можливий розвиток аутоімунної реакції, зокрема хвороби Рейтера.
Крім фенотипической стійкості у хламідії виявлена стійкість, пов'язана з мутацією генів. В даний час описані макролідоустойчівие (стійкість до всіх макролідів) і множественноустойчівие штами C.trachomatis. Показано, що якщо мікроорганізм має моноаллельное розташування генів резистентності, припинення дії антибіотика веде до швидкої реверсії мутантного генотипу до дикого стану. Встановлено, що генотипическая резистентність зустрічається рідше фенотипической і також сприяє неефективності терапії і персистенції хламідій.
Клінічна картина РеА може включати:
- характерний суглобовий синдром;
- клініку урогенітальної інфекції;
- позасуглобні ураження (шкіри і слизових);
- ураження хребта (зазвичай сакроілеіт);
- вісцеральні ураження;
- синдром системної запальної реакції.
Суглобовий синдром - обов'язкове прояв захворювання - характеризується:
- асиметричним олігоартріта (запалення 2-3 суглобів або суглобових груп) з ураженням суглобів ніг (колінних, гомілковостопних, плюснефалангових і міжфалангових) і тендовагинитом (ахіллобурсіта);
- початком першого епізоду артриту в період до 30 днів після статевого контакту із середнім інтервалом в 14 днів між появою урогенітальних симптомів і артритом;
- болем і ригідністю з набряком або без нього в області прикріплення м'язів, сухожиль і зв'язок, особливо ахіллового сухожилля і плантарной фасції, до п'яткової кістки, що часто веде до ускладнень при ходьбі.
Ознаки та симптоми обумовлені головним чином цервицитом і уретритом, а також ускладненнями.
У жінок урогенитальная інфекція приблизно в 30% випадків протікає з наступними симптомами:
- слізістогнойного цервіцит;
- гнійні виділення з піхви;
- біль в нижній частині живота;
- посткоїтальний або міжменструальні кровотечі;
- дизурія;
- ознаки запального захворювання органів малого таза, хронічний біль в органах малого таза.
У чоловіків приблизно в 75% випадків урогенітальна інфекція протікає з наступними симптомами:
- виділення з уретри;
- дизурія;
- ознаки епідидиміту чи простатиту.
Симптоми, характерні як для чоловіків, так і для жінок:
- аноректальні виділення і дискомфорт;
- кон'юнктивіт.
позасуглобових поразки
Подразнення очей з червоністю або без неї, світлобоязнь або ослаблення зорової активності (кон'юнктивіт) мають місце у 20-25% пацієнтів з РеА, ірит поширений менше і спостерігається тільки у 2-11% пацієнтів. Рідко можуть спостерігатися виразки рогівки і кератит, були описані оптичний неврит і задній увеїт.
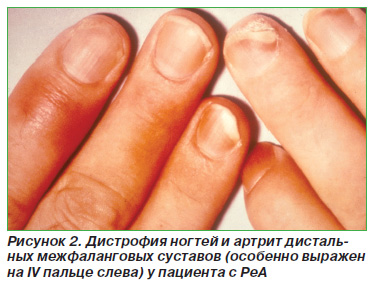
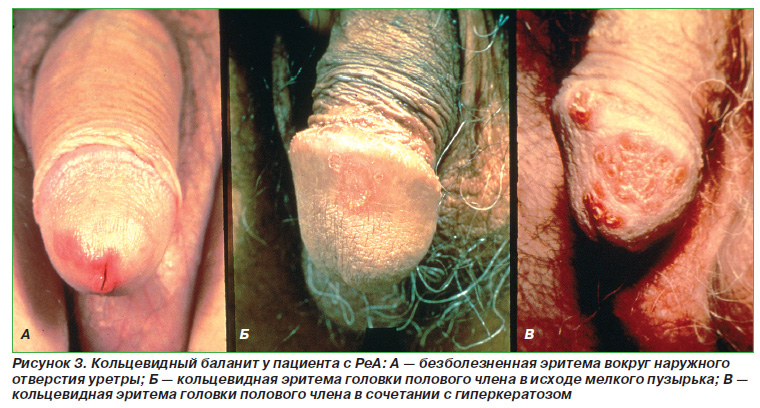
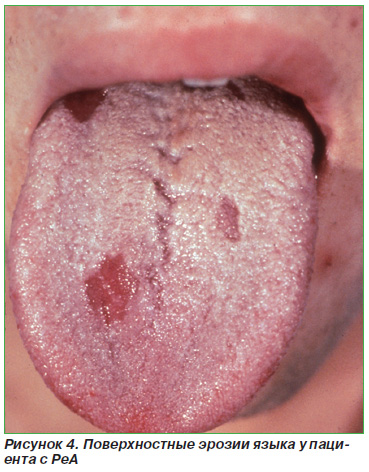
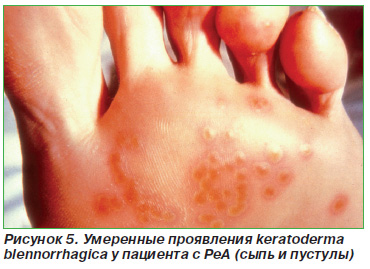
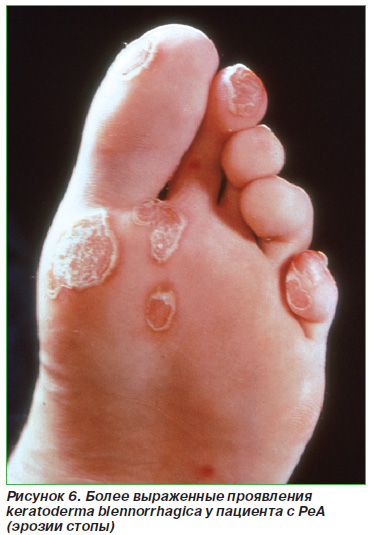
Псоріазіформние висипання у вигляді типових бляшок або каплевідний псоріаз - у 12,5%; дистрофія нігтів - у 6-12% (рис. 2); типові псоріатичні осередки на статевому члені чи статевих губах (кільцеподібний баланіт або вульвіт) - в 14-40% випадків (рис. 3); «Географічний» мову - приблизно у 16% (рис. 4); пустульозний псоріаз на підошвах стоп (кератодермією бленноррагіческая) - до 33% (рис. 5, 6). Остання іноді зустрічається на долонях рук. Стоматит і виразки порожнини рота виявляються приблизно у 10% пацієнтів.
ураження хребта
Біль у нижній частині спини і ригідність типові для дебюту захворювання, ознаки сакроилеита - позитивні симптоми Кушелевского - спостерігаються у 10% пацієнтів.
При цьому рентгенологічні ознаки одностороннього сакроилеита виявляються приблизно у половини хворих.
вісцеральні ураження
Патологія нирок (протеїнурія, мікрогематурія і асептична лейкоцитурія) спостерігається в 50% випадків і зазвичай безсимптомно. Гломерулонефрит і імуноглобулін А нефропатія (IgA) зустрічаються рідко.
Ішемічні вогнища в серце майже завжди безсимптомно, можливі тахікардія і зрідка перикардит, а також ураження аортального клапана. Порушення на кардіограмі, включаючи затримку провідності, реєструються у 5-14% пацієнтів.
Рідкісні прояви включають ураження нервової системи (менінгоенцефаліт і периферичні паралічі).
Синдром системної запальної реакції
Системні симптоми нездужання, втоми, втрати у вазі і лихоманка зустрічаються приблизно у 10% пацієнтів. Практично у всіх пацієнтів в клінічному аналізі крові відзначається підвищення ШОЕ.
Клінічний перебіг і прогноз
У більшості осіб хвороба носить самообмежуються характер із середньою тривалістю першого епізоду артриту 4-6 місяців. Ускладнення РеА виникають головним чином внаслідок агресивного артриту і найбільш вірогідні, якщо пацієнт має ген HLAB27.
Приблизно у 50% хворих бувають рецидиви артриту через різні інтервали часу.
Хроніфікація захворювання з персистированием симптомів більше одного року відзначається приблизно у 17% пацієнтів.
Ерозивно поразку суглобів особливо характерно для малих суглобів стопи. Приблизно у 12% пацієнтів розвиваються деформації стопи, проте важка деформація зустрічається рідко.
При відсутності лікування або рецидивуючому характері гострий передній увеїт може швидко привести до утворення катаракти.
Додаткові дослідження при РеА:
- клінічний аналіз крові (виявлення підвищення ШОЕ);
- клінічний аналіз сечі (виявлення патології нирок і уретриту);
- дослідження першої порції сечі (для підтвердження уретриту);
- культуральний урогенітальний тест (виявлення етіологічного агента);
- функціональні тести нирок і печінки;
- дослідження на антиген HLAB27;
- рентгенографія уражених суглобів і крестцовоподвздошние суглобів;
- електрокардіограма;
- ультразвукове дослідження серця;
- офтальмологічний огляд (при ураженні очей);
- тести на виключення інших ревматичних хвороб (визначення ревматоїдного фактора (ревматоїдний артрит) і сечової кислоти в сироватці крові (подагра)).
Діагностика РеА грунтується на таких критеріях:
1. Типове ураження суглобів (периферичний, асиметричне, олігоартікулярное, нижні кінцівки, особливо колінні і гомілковостопні суглоби).
2. Верифікація збудника:
- у вхідних воротах (зішкріб з уретри);
- специфічні антитіла в крові в достовірних титрах;
- субстрат збудника за допомогою полімеразної ланцюгової реакції або специфічних моноклональних антитіл.
3. Наявність HLAB27 антигену.
4. Типовий анамнез (уретрит) і / або клінічні прояви урогенітальної інфекції.
Для постановки остаточного діагнозу досить наявності перших двох критеріїв, критерії 3 і 4 є допоміжними.
Лікування РеА проводиться за двома напрямками:
1. Антибактеріальна терапія.
2. Терапія суглобового синдрому.
Антибактеріальна терапія РеА (загальні зауваження):
- Тривалість лікування становить 7 днів.
- Хворі хламідійною інфекцією повинні бути обстежені на наявність інших інфекцій, що передаються статевим шляхом.
- Рекомендується утримуватися від статевих зносин протягом 7 днів після завершення 7дневного курсу лікування, а також до тих пір, поки всі статеві партнери пацієнта не пройдуть відповідний курс лікування.
Антибактеріальна терапія хвороби Рейтера (препарати і дозування):
Рекомендовані схеми:
- азитроміцин 1,0 г перорально однократно (ефективна концентрація препарату в крові і тканинах зберігається 7-10 діб) або
- доксициклін по 100 мг перорально двічі на день протягом 7 днів.
Альтернативні схеми (еквівалентні):
- еритроміцин по 500 мг перорально 4 рази на день протягом 7 днів, або
- офлоксацин по 200 мг перорально двічі на день протягом 7 днів, або
- рокситромицин по 150 мг перорально двічі на день протягом 7 днів, або
- кларитроміцин по 250 мг перорально двічі на день протягом 7 днів.
Додаткові препарати:
- амоксицилін по 500 мг перорально 3 рази на день протягом 7 днів або
- джозамицин по 750 мг перорально двічі на день протягом 7 днів.
Жодна з наведених схем не є високоефективної, тому рекомендується повторне лабораторне тестування через 3 тижні після завершення терапії. При позитивних результатах тестування або відновлення урогенітальної симптоматики показаний повторний курс лікування зі зміною антибіотика.
Терапія суглобового синдрому
Питання про те, чи впливає короткостроковий курс лікування антибіотиками гострої урогенітальної інфекції на перебіг артриту при РеА, залишається суперечливим; можливо, це вплив відсутній. Довгострокова (3 місяці) антибактеріальна терапія не мала впливу на перебіг артриту. Тому лікування суглобового синдрому при РеА проводиться нестероїдними протизапальними препаратами (НПЗП), глюкокортикоїдами (ГКК) і в ряді випадків базисними препаратами.
Вибір препаратів і дозувань диктується ступенем запальної активності захворювання.
Одночасно з системним застосуванням ГКК призначається базисний препарат. Найкращий базисний препарат для лікування хвороби Рейтера - метотрексат. При недостатній ефективності і / або непереносимості метотрексату можливе застосування лефлуноміду або біологічних базисних препаратів (інфліксімаб, рітуксімаб, адалімумаб, тоцілізумаб).
Тривалість прийому базисних препаратів при РеА визначається перебігом захворювання. Якщо протягом року не виникало рецидивів артриту, то прийом препарату можна поступово припиняти. При цьому пацієнт довічно залишається під наглядом ревматолога, оскільки не можна виключити повторного захворювання в подальшому в разі урогенітального інфікування.

