- У чому полягає перша медична допомога при гострої серцевої недостатності
- Тривожні сигнали і ознаки
- Невідкладні дії до приїзду лікаря
- Що мають зробити медики
- термінова діагностика
- алгоритм лікування
- При правошлуночкової формі
- при лівошлуночкової
- Терапія синдрому малого серцевого викиду
- Перша допомога при серцевій недостатності
- Перша долікарська допомога
- Перша медична допомога
- Невідкладна допомога в умовах стаціонару
- Причини зупинки серця, фактори ризику, екстрена допомога
- причини
- Фактори ризику
- Реанімація та ІТ при гострої серцевої недостатності
Зміст статті
У чому полягає перша медична допомога при гострої серцевої недостатності
Гостра серцева недостатність - одне з найнебезпечніших ускладнень кардіологічних захворювань, при якому порушується насосна функція серця.
Міокард недостатньо розслабляється, камери серця не повністю заповнюються кров'ю. Кількості крові, що надходить в аорту недостатньо для підтримки нормального функціонування організму.
Гостра серцева недостатність відноситься до невідкладних станів з високою ймовірністю летального результату і вимагає екстреної госпіталізації пацієнта. Вашій увазі стаття про першої долікарської і медичної допомоги при гострій серцевій недостатності.
Тривожні сигнали і ознаки
Гостра серцева недостатність може розвинутися в лічені хвилини або години. Приблизно у чверті випадків патологічні зміни відбуваються настільки швидко і раптово, що хворий гине ще на догоспітальному етапі.
Основний показник стану серця - здатність переносити фізичні навантаження.

Різке зменшення працездатності, сильна стомлюваність, задишка і напади тахікардії при звичайних навантаженнях - досить вагомі причини прислухатися до власного організму і звернутися до лікаря.
Ще один тривожний дзвінок - набряки, що з'являються вечорами. На ранніх стадіях розвитку патології набряклість до ранку частково або повністю спадає.
Серцева недостатність поділяється на правожелудочковую і левожелудочковую. При великих ураженнях міокарда розвивається тотальна або змішана форма. Один з перших ознак будь-якої форми ОСН - біль в області серця.
При лівошлуночкової серцевої недостатності стрімко наростають симптоми, які вказують на застій крові в легеневій колі кровообігу. Хворого мучить наростаюча задишка, деяке полегшення дихання відбувається в положенні сидячи.
Частішає серцебиття, дихання стає шумним, клекоче, починається сухий кашель, що переходить в продуктивний. Зміна характеру кашлю вказує на розвиток прогресуючого набряку легенів. Мокрота убога, затія піниста, рожевого кольору або з прожилками крові. Проступає холодний піт, з'являється синюшність кінчиків пальців рук і ніг.
Гостра правошлуночкова недостатність розвивається рідше, супроводжується наростаючою задишкою і венозним застоєм у великому колі кровообігу. Один з найбільш характерних симптомів - набухання яремних вен.
Невідкладні дії до приїзду лікаря
Хворого необхідно посадити в зручній позі і обов'язково опустити ноги. Всі предмети одягу, що утрудняють дихання, необхідно розстебнути, якщо є можливість - зняти і забезпечити приплив свіжого повітря і негайно викликати «Швидку допомогу».

Поки хворий знаходиться в свідомості, з ним треба розмовляти, заспокоюючи його.
Руки і ноги постраждалого потрібно повільно опустити в теплу воду, виміряти тиск. При показниках вище 90 мм рт. ст. потрібно дати таблетку нітрогліцерину.
Через 15 хвилин з початку нападу слід накласти джгут на одне з стегон. До приїзду медиків стан джгута міняють раз на 30-40 хвилин.
Алгоритм дій при зупинці дихання:
- Укласти людини на спину на рівній поверхні, підкласти під голову валик.
- Скласти руки вниз долонями, опереть на нижню третину грудини і виконувати толчкообразние руху 60-65 разів на хвилину.
- Одночасно з непрямим масажем серця виконується штучне дихання. Якщо реанімаційні заходи виконує одна людина, через кожні 13-15 поштовхів робиться 2-3 штучних вдиху. Якщо реанімація проводиться силами двох чоловік, один вдих припадає на 5 поштовхів.
- Через 30-35 секунд необхідно оцінити ефективність реанімації. Зіниці почнуть реагувати на світло, почне відновлюватися нормальний колір шкіри.
- Навіть при відсутності видимих результатів реанімацію продовжують до приїзду лікарів.
Дізнайтеся більше про першої невідкладної допомоги при гострій серцево-судинної недостатності:
Що мають зробити медики
Першочергове завдання медиків, які прибули на виклик - стабілізувати стан хворого для транспортування у відділення реанімації.

- В першу чергу необхідно стабілізувати газообмін.
Для цього проводиться киснева терапія з застосуванням кисневої маски, інгалятора або інших пристосувань, при наявності показань проводиться інтубація трахеї.
термінова діагностика
Для визначення точного діагнозу в екстреному порядку проводяться:
- ЕКГ;
- ЕхоКГ;
- Рентгенографічне обстеження органів грудної клітини;
- Клінічні аналізи крові.
алгоритм лікування
В умовах стаціонару після з'ясування причин серцевої недостатності пацієнтові призначається лікування.
При правошлуночкової формі
Ізольоване ураження правого шлуночка зустрічається досить рідко. Для усунення патологічного стану як правило, потрібно усунення його причини: тромбу або емболії в легеневій колі кровообігу.
при лівошлуночкової

При лівошлуночкової ОСН проводиться:
- Штучна вентиляція легенів з піногасником;
- Стабілізація серцевого ритму;
- Стабілізація АТ;
- Усунення набряків.
Додатково проводиться терапія основного захворювання.
При асциті або гидротораксе крім призначення діуретиків виконується пункція для відкачування вільної рідини.
Терапія синдрому малого серцевого викиду
При кардіогенному шоці розвивається ОСН по типу малого серцевого викиду. У таких випадках необхідно:
- Відновити нормальний серцевий ритм;
- Усунути патологічні рефлекси, що утрудняють кровообіг;
- Нормалізувати венозний повернення;
- Відновити тканинний газообмін;
- Усунути порушення скоротливості міокарда.
Тепер ви знаєте, як надати першу допомогу при гострої серцевої недостатності, і в чому полягає невідкладна медична допомога при нападі. Будьте здорові!
Використані джерела: oserdce.com
Перша допомога при серцевій недостатності

Надзвичайно важливо, щоб надання першої долікарської і медичної допомоги при нападі гострої серцевої недостатності виконувалося вчасно і без будь-яких зволікань. Це стан, що супроводжується істотним порушенням роботи серця і гіпоксією тканин і органів, може ускладнюватися важчими порушеннями і коронарною смертю.
Перша долікарська допомога
Перша допомога при початку гострої серцевої недостатності повинна надаватися на місці розвитку нападу. Основна її мета - це зниження навантаження на міокард і правильний перерозподіл крові з легких.
Виконання заходів щодо першої долікарської допомоги повинно починатися при появі перших ознак гострої серцевої недостатності:
- підсилює задишка (дихання утруднюється при спробі хворого лягти);
- кашель;
- гучне дихання;
- ціаноз губ, кінчика носа, пальців;
- занепокоєння;
- почуття страху та ін.
При появі таких симптомів необхідно провести такі заходи:
- Хворого необхідно посадити в зручному положенні (спина повинна бути максимально піднята). При можливості для забезпечення зменшення припливу крові до серця ноги і руки хворого можна опустити в гарячу воду.
- Викликати швидку допомогу, описавши диспетчеру симптоми.
- Забезпечити хворого достатнім припливом свіжого повітря (відкрити вікно, зняти стискує подих одяг).
- Заспокоїти хворого.
- Виміряти тиск і при систолічному тиску не нижче 90 мм. рт. ст. дати хворому прийняти таблетку Нітрогліцерину або Нітросорбіта і таблетку сечогінний засіб (Лазикс, Піретанід). Прийом нітратних препаратів можна повторювати через кожні 5-10 хвилин (але не більше 3-4 таблеток) до поліпшення стану, постійно контролюючи показники артеріального тиску.
- Через 15-20 хвилин після того, як хворий був засаджений, можна накласти джгут на одне стегно. Міняти місце розташування джгута можна через кожні 20-40 хвилин, не допускаючи тривалого здавлення ноги.
- При зупинці серця виконується комплекс заходів по серцево-легеневої реанімації: прекардіальний удар, непрямий масаж серця і штучне дихання.
Перша медична допомога
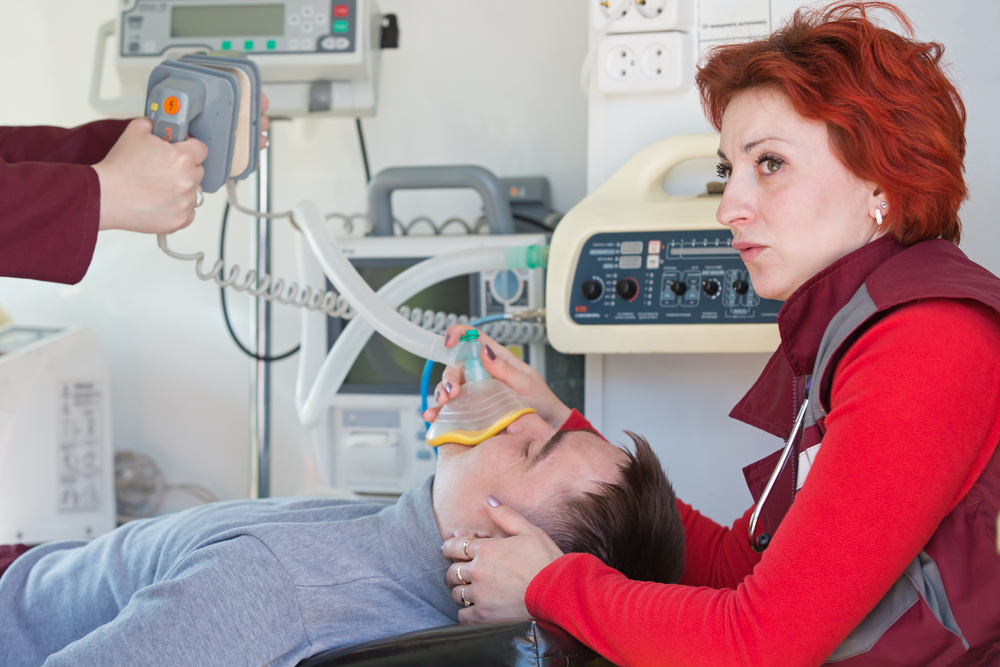
Бригадою швидкої допомоги можуть надаватися такі заходи:
- Оксигенотерапія. Для інгаляцій кисню застосовуються спеціальні кисневі маски, повітроводи або кисневі інгалятори. При необхідності лікар виконує інтубаціютрахеї. При розвитку набряку легкого в кисень можуть додавати піногасники (70-96% спирт або розчин антифомсилан).
- Для усунення бронхоспахма застосовується внутрішньовенне введення розчину Еуфіліну.
- При підвищеному артеріальному тиску вводяться гангліоблокатори (Бензогексоний, Пентамін, Арфонад) або вазодилататори (нітропрусид натрію) і сечогінні (Лазикс, Етакринова кислота).
- При нормальному артеріальному тиску застосовуються венозні вазодилататори (Нітрогліцерин, Ізокет, Нитро).
- При низькому артеріальному тиску до стабілізації систолічного тиску і усунення аритмії застосовуються симпатомиметические аміни (Добутамин, Дофамин). Після цього в разі тахисистолической форми фібриляції або тріпотіння передсердь виконується введення серцевих глікозидів (Коргликон, Строфантин К). З метою усунення набряку вводяться сечогінні засоби (Лазикс, Етакринова кислота).
- Для пригнічення дихального центру і збільшення ефективності дихання хворому вводять розчин морфіну гідрохлориду або розчин дроперидолом.
- Для профілактики тромбоемболії чи тромбозу виконується введення розчину гепарину, яке необхідно повторювати через кожні 6 годин (під контролем показників швидкості згортання крові).
- Для профілактики пошкодження мембран альвеол вводяться глюкокортикоїди (розчин Преднізолону або Гідрокортизону).
Після поліпшення стану хворого або купірування нападу хворого екстрено госпіталізують в реанімаційне кардіологічне відділення. Під час транспортування пацієнта ноги повинні бути трохи піднятими.
Невідкладна допомога в умовах стаціонару

На етапі госпітальної допомоги купірування нападу гострої серцевої недостатності направлено на:
- підвищення скорочувальної здатності серця;
- зниження тонусу в судинному руслі;
- усунення аритмії;
- зменшення затримки рідини;
- профілактику тромбоутворення.
У комплекс терапії включаються такі заходи:
- Відновлення дихальної функції і кисень на апараті ШВЛ.
- Призначення нітратів.
- Повторне введення морфіну гідрохлориду, Lasix і допаміну.
- Використання піногасників при набряку легкого (спирт або антифомсилан вводяться в апарат ШВЛ).
- Введення серцевих глікозидів (Дигоксин, Строфантин К та ін.).
- Призначення бета-адреноблокаторів (Анаприлин, Обзидан).
- Призначення антиагрегантів (Аспірин, Кардіомагніл) або гепарину.
При неефективності медикаментозної терапії для подальшого лікування гостро серцевої недостатності може рекомендуватися проведення хірургічної операції. З такою метою можуть виконуватися:
- імплантація кардіостимулятора для нормалізації кровонаповнення шлуночків;
- вживлення імплантату для забезпечення нормального кровопостачання міокарда.
Навчальне відео на тему «Перша допомога при серцевому нападі». Техніка проведення серцево-легеневої реанімації.
Використані джерела: doctor-cardiologist.ru
Причини зупинки серця, фактори ризику, екстрена допомога
З цієї статті ви дізнаєтеся: чому зупинку серця вважають еквівалентом клінічної смерті. Які причини і фактори здатні викликати зупинку серця. Характерні ознаки, алгоритм надання першої допомоги, прогноз.
У всьому світі лікарі одностайно вважають раптову зупинку серця одним з перших і явних ознак клінічної смерті (невеликий проміжок часу, протягом якого потерпілого можна повернути до життя). У момент, коли орган припиняє скорочуватися, швидкість кровообігу стрімко падає, в організмі починаються незворотні зміни на тлі порушень газообміну, обміну речовин, застійних явищ, які призводять до біологічної смерті (повернути постраждалого до життя неможливо).

Для відновлення функції серця роблять прямий масаж серця, в результаті якого іноді вдається врятувати людині життя. Через 7 хвилин після зупинки серця реанімаційні заходи втрачають сенс, оскільки пошкодження головного мозку досягає критичного рівня, і людина може назавжди залишитися інвалідом. Хоча завжди є винятки з правил: при переохолодженні тривалість проміжку часу, протягом якого можна повернути людину до життя, збільшується в кілька разів.
Відсоток тих, хто вижив залежить від того, наскільки грамотною і швидкої була перша допомога, для її надання викликають бригаду «Швидкої допомоги» і терміново госпіталізують людини в лікарню. До приїзду лікарів необхідно зробити прямий масаж серця і вентиляцію легенів. При цьому навіть своєчасні екстрені заходи в умовах реанімації не гарантують успішного результату, так як припинення скоротливої діяльності могли викликати стану, несумісні з життям (важкі патології серця, гостра крововтрата, онкозахворювання).
Так що зупинка серця в повній мірі є еквівалентом клінічної, а в подальшому і біологічної смерті. Наскільки вона небезпечна? Вилікувати її неможливо, прогнозувати точне наступ досить важко, відновити роботу серця вдається в 30% випадків, з сприятливим для пацієнта результатом (повне відновлення мозкової діяльності) тільки в 5% випадків.
Наданням екстреної допомоги в таких випадках займаються лікарі-реаніматологи, кардіологи та хірурги.
причини
Зупинка серця причинами може бути викликана наступними:
- в 90% випадків - фібриляцією шлуночків (хаотичним, неритмічним, нескоординованих скороченням окремих пучків м'язових волокон);
- в 5% випадків - асистолией (повним припиненням біоелектричної активності і скорочень);
- рідше - шлуночкової пароксизмальної тахікардією (відсутністю пульсу в поєднанні з посиленою частотою скорочень);
- електромеханічної дисоціацією (збереженням біоелектричної активності міокарда в поєднанні з відсутністю скорочень шлуночків).

Прогнозувати припинення діяльності серця з великою часткою ймовірності можна у пацієнтів з важкими серцевими патологіями (фібриляція, гостра серцева недостатність), з гострою крововтратою, з травмами, несумісними з життям, у онкохворих і в деяких інших випадках. У всіх інших випадках зупинка більш «раптова».
Фактори ризику
Основні причини зупинки серця - функціональні порушення (збій в роботі органу), які в більшості випадків не з'являються самі собою, а формуються під впливом численних факторів. Найчастіше це захворювання і патології серця, мозку і внутрішніх органів, іноді - природні причини або нещасний випадок.
Захворювання, які викликають зупинку серця:
Використані джерела: okardio.com
Реанімація та ІТ при гострої серцевої недостатності
Лекція 3.
Гостра серцева недостатність.
Гостра серцево-судинна недостатність - це патологічний стан, обумовлений неадекватністю серцевого викиду метаболічним потребам організму.
Причинами виникнення серцевої недостатності є: гіпертонічна хвороба, придбані і вроджені пороки серця, тромбоемболія легеневої артерії, інфаркт міокарда, міокардит, кардіосклероз, миокардиопатия, міокардіодистрофія.
Гостра серцева недостатність протікає по ліво- і правожелудочковому типам.
Гостра лівошлуночкова недостатність - нездатність лівого шлуночка перекачати кров з малого кола кровообігу у великій. Найчастіше вона виникає при інфаркті міокарда, мітральних і аортальних вадах серця, гіпертонічної хвороби, коронарном склерозі, гострої пневмонії.
У хворих знижується серцевий викид. Під час систоли не вся кров виштовхується в аорту, а частково залишається в лівому шлуночку. Тому при діастолі в ньому підвищується тиск, що призводить до застою крові в лівому передсерді. Правий же шлуночок, який зберігає свою функцію, продовжує нагнітати кров в легеневі судини, які не в змозі вмістити такий її обсяг.
Підвищується гідростатичний тиск в судинах малого кола кровообігу, рідка частина крові переходить в тканину легенів. У хворих відзначається задишка, наростаючий ціаноз, тахікардія. Надалі напади задухи супроводжуються кашлем з відділенням мокротиння рожевого кольору. При подальшому підвищенні гідростатичного тиску в капілярах малого кола кровообігу рідка частина крові проникає в просвіт альвеол. Розвивається набряк легенів.
Стан хворого різко погіршується. Він приймає вимушене (сидяче) положення. Наростає задишка (30-35 подихів у 1 хвилину), яка нерідко переходить у ядуху. Акроцианоз. Психомоторне збудження. Дихання клекотливе з виділенням пінистої мокроти. У легенях вислуховуються множинні вологі хрипи, чутні на відстані.
Розрізняють дві форми набряку легенів: з підвищеним артеріальним тиском (гіпертонічна хвороба, недостатність аортальних клапанів) і з нормальним або зниженим АТ (при великому інфаркті міокарда, гострому міокардиті, важкої пневмонії).
- надати хворому положення напівсидячи з опущеними ногами;
- забезпечити через носові катетери інгаляцію кисню, пропущеного через піногасники (етиловий спирт 30%, антифомсилан)
- накласти хворому на руки і ноги венозні джгути (для зменшення припливу крові до серця). При цьому в кінцівках депонується та 1-1,5 л крові.
- медсестра повинна під'єднати хворому кардіомонітор, виміряти артеріальний тиск і частоту пульсу, катетеризировать сечовий міхур
При підвищеному артеріальному тиску застосовують гангліоблокатори (бензогексоній, пентамін - 0,5-1 мл в 100-150 мл фіз. Розчину в / в крапельно). Для поліпшення венечного кровообігу і зниження гідростатичного тиску в легеневій артерії застосовують нітрати, перш за все нітрогліцерин, спочатку сублінгвально (по 0,8 мг кожні 10-20 хвилин), потім в / в крапельно (10-40 мкг / хв) під постійним контролем АТ .
Для зменшення психомоторного збудження і задишки застосовують наркотичні анальгетики. Морфін -5-10 мг в / м. Він виявляє седативний ефект, знижує збудливість дихального центру, зменшує задишку, розширює вени, однак може викликати пригнічення дихання.
Хороший «розвантажувальний» ефект роблять діуретичні засоби. Фуросемід в / в 20-40 мг.
Якщо набряк легенів розвивається на тлі артеріальної гіпотензії, необхідно застосування вазопресорів. Допамін використовують в поєднанні з інфузією нітратів. Для боротьби з артеріальною гіпотензією і для зменшення проникності альвеоло мембрани використовують глюкокортикоїди (преднізолон - 5-10 мг / кг).
Інфузійна терапія повинна проводитися під контролем ЦВД. Не можна підвищувати його вище норми.
Гостра правошлуночкова недостатність - нездатність правого шлуночка перекачати кров з великого кола кровообігу в малий внаслідок його слабкості або наявності перешкоди току крові. Вона виникає при емболії легеневої артерії, інфаркті міокарда правого шлуночка, надмірної інфузійно-трансфузійної терапії у хворих із серцевою недостатністю, при захворюваннях легенів (бронхіальна астма, емфізема, пневмосклероз).
При ТЕЛА відзначають певні синдроми, які медсестра повинна вміти розпізнавати:
1 - ОДН - відчуття нестачі повітря, задишка, кровохаркання, шум тертя плеври. У хворих з масивною тромбоемболією відзначається виражений ціаноз обличчя та верхньої частини тулуба
2 - Гостра серцево-судинна недостатність, яка виникає в перші хвилини захворювання. Характеризується вираженою тахікардією, аритмією, набуханням шийних вен, збільшенням печінки, артеріальною гіпотензією, ознаками гострої коронарної недостатності. Підвищується ЦВД.
3 - Больовий синдром. Найчастіше виникає раптово, за типом удару кинджалом у верхню частину грудної клітки. Він обумовлений гострою коронарною недостатністю, розширенням легеневої артерії, правого шлуночка
4 - Церебральний синдром - характеризується оглушення, в деяких випадках-втратою свідомості, судомами, викликаними гіпоксією, набряком мозку.
При виникненні підозри на ТЕЛА медсестра повинна негайно розпочати проведення інгаляції кисню через маску або носовий катетер, а в разі різкого погіршення загального стану (наростанні серцево-судинної і дихальної недостатності) - підготувати все необхідне для інтубації трахеї, переведення хворого на ШВЛ і проведення СЛЦР.
Для купірування больового синдрому в / в вводять 1-2 мл 0,005% розчину фентанілу, анальгін або промедол. При збудженні вводять 1-2 мл сибазона.
Всім хворим з підозрою на тромбоемболічні ускладнення негайно проводять фибринолитическую (фібринолізин, урокіназа, актелізе) і антикоагулянтну терапію. В / в вводять 10000 ОД гепарину одномоментно, а потім по 1000 ОД щогодини або по 5 тис. ОД кожні 4-6 годин. Вводять препарати, що покращують мікроциркуляцію (реополіглюкін, трентал).
При виникненні прогресуючої серцевої недостатності призначають серцеві глікозиди, сечогінні (фуросемід), глюкокортикоїди, симпатоміметики (дофамін).
Найчастіше викликається інфарктом міокарда. Внаслідок некрозу міокарда або порушення серцевого ритму різко знижується його насосна функція, виникає синдром малого серцевого викиду. Виявляється низьким артеріальним тиском, високим венозним тиском, компенсаторним спазмом периферичних судин.
Форми кардіогенного шоку:
- Рефлекторний шок. Проявляється болем зі зниженням судинного тонусу і АТ. Щодо легко піддається лікуванню.
- Істинний шок. Причиною його розвитку найчастіше буває поширений некроз лівого шлуночка, який виникає раптово і призводить до різкого зниження серцевого викиду
- Аритмогенного шок. На перший план виступають порушення ритму серця, що погіршує коронарний кровотік і сприяє розширенню зони некрозу.
- Ареактівний шок - найважча форма кардіогенного шоку. Проявляється вираженою гіпотензією, яка не піддається консервативної терапії.
- Пропальпировать пульс, виміряти артеріальний тиск, оцінити стан свідомості
- забезпечити оксигенотерапію
- Для боротьби з болем - наркотичні анальгетики (морфіну гідрохлорид 1% - 1,0), анальгін 50% -2 мл, нестероїдні протизапальні препарати.
- Медикаментозна корекція серцевого викиду визначається рівнем артеріального тиску:
а) при систолічному АТ нижче 70 мм рт.ст. - розчини норадреналіну або дофаміну (5-20 мкг / кг / хв.
б) при АТ 70-100 мм рт.ст. - розчин дофаміну (2,5-20 мкг / кг / хв)
в) при АТ систолічному вище 100 мм рт.ст. - добутамін (2-20 мкг / кг / хв)
г) підвищення діастолічного АТ більше 100 мм рт.ст. - показання до застосування периферичних вазодилататорів (нітрогліцерину, нітропрусиду натрію).
5. Порушення ритму серця лікують антиаритмічними засобами. При брадикардії - атропін, дофамін, адреналін, ізадрин. Тахікардія вище 130 в 1 хвилину вимагає топічної діагностики за допомогою ЕКГ. При пароксизмальної суправентрикулярної тахікардії - финоптин (верапаміл). При миготливої аритмії - новокаїнамід, кордарон. При фібриляції і тріпотіння передсердь - серцеві глікозиди, бета-адреноблокатори.
Гіпертонічний криз - значне, нерідко раптове підвищення артеріального тиску, яке може супроводжуватися розвитком важких судинних ускладнень з ураженням життєво важливих органів і вимагає ургентної допомоги. В даний час широкого поширення набула зручна для практичних цілей класифікація Г.К., запропонована в 1999 р .:
- Ускладнені Г.К., що характеризуються наявністю гострого або прогресуючого ураження життєво важливих органів і вимагають зниження артеріального тиску в терміни до 1 години. (В / черепні геморагії, ішемічний інсульт, гостра аневризма аорти, набряк легенів, аритмії)
- Неускладнені Г.К., при яких відсутнє ураження життєво важливих органів. В цьому випадку потрібно зниження артеріального тиску в терміни від кількох годин до доби.
Загальноприйнятий в даний час підхід до лікування неускладненого Г.К. полягає в поступовому (протягом 12-24 годин) зниження артеріального тиску і переважне використання оральних антигіпертензивних препаратів. Клофелін 0,075-0,15 мг, з наступним прийомом по 0, 075 мг кожні 20 хвилин до досягнення антигіпертензивного ефекту або до сумарної дози 0,6-0,8 мг. У лікуванні віддається перевага інгібіторів АПФ (ангіотензинперетворюючого ферменту)
Загальноприйнятим підходом до лікування хворих з ускладненим Г.К. є негайний початок зниження артеріального тиску для запобігання ураження життєво важливих органів. Первинною метою є не нормалізація АТ, а зменшення його на 20-25% по відношенню до вихідних. Виняток становлять Г.К., ускладнені аневризмою аорти. Необхідно активне і швидке зниження артеріального тиску.
Виходячи з необхідності повільного і ретельного контрольованого зниження АТ при купировании більшості ускладнень Г.К. є в / в інфузія гіпотензивних препаратів. Переклад на оральні здійснюється після стабілізації ПД на цільовому рівні. Нітрати (нітросорбід), блокатори кальцієвих каналів (атенолол, корвітол), інгібітори АПФ для в / в введення (каптоприл, Ліприл, енап, енал)
Основні види порушень серцевого ритму - асистолія, фібриляція, часті шлуночковіекстрасистоли, пароксизмальнатахікардія, атріовентрикулярна блокади, мерехтіння передсердь. Причинами виникнення аритмій можуть бути інфаркт міокарда, ревматичні пороки серця, кардіоатеросклероз, міокардит, гіпертонічна хвороба, інтоксикація, гіпоксія.
Асистолия - це вид порушення серцевого ритму, для якого характерна відсутність скорочень міокарда, що визначається на ЕКГ прямою лінією і клінічними ознаками зупинки кровообігу.
Фібриляція шлуночків - це хаотичне скорочення окремих волокон міокарда, внаслідок чого кров не надходить в систему кровообігу.
Шлуночкова екстрасистолія - ектопічний осередок збудження знаходиться безпосередньо в міокарді шлуночків або в міжшлуночкової перегородки. На ЕКГ комплекс QRS розширений і деформований. Зубець Р відсутній. Визначаються порушення центральної гемодинаміки і серцева недостатність.
Пароксизмальна тахікардія - ектопічний осередок збудження знаходиться в передсердях предсердно-шлуночкової вузлі, шлуночках. Ця патологія призводить до частих ритмічним серцевим скорочень. На ЕКГ спостерігають шлуночковіекстрасистоли з частотою від 140 до 220 за 1 хвилину, які йдуть одна за одною. Клініка шоку. Купируют в / в крапельним введенням поляризующей суміші, в / в введенням верапамілу 2-4 мл в 20 мл фіз.р-ра
Миготлива аритмія - її викликають розсіяні місцеві порушення провідності серця. На ЕКГ замість зубця Р спостерігаються хвилі мерехтіння, інтервали між окремими комплексами різні. Пульс 90-200 в 1 хвилину. Можливий розвиток тромбоемболії. Порушення гемодинаміки не завжди важкі, і за умови призначення відповідної терапії розвиток серцевої недостатності вдається запобігти. Купірується введенням кордарона (300 мг в 200 мл 5% глюкози), новокаїнаміду (10 мл + 10 мл фіз.р-ра + 0, 3 мл мезатону).
Атріовентрикулярна (передсердно-шлуночкова) блокада - виникає внаслідок порушення проведення імпульсів з передсердь до шлуночків (ІХС, І.М., пороки серця, вегето-судинна дистонія, а також інтоксикація препаратами наперстянки, хінідином, новокаїнамідом). Розрізняють 4 ступеня ПЖБ:
1 ступінь - на ЕКГ визначається тільки подовження інтервалу PQ - часу проходження імпульсу від передсердь до шлуночків. Клінічно не проявляється.
11 ст. - Спостерігається поступове, від циклу до циклу, подовження інтервалу PQ, а потім після одного з зубців комплекс QRS не виникає. Наступний зубець Р виникає своєчасно і знову спостерігається поступове подовження інтервалу PQ
111 ст. - До шлуночків доходить тільки кожен другий, третій І.Д. імпульси. У хворих спостерігають брадикардію, посилення проявів серцево-судинної недостатності
1У ст.- Відзначають повну предсердно-шлуночкову (поперечну) блокаду. Жоден імпульс від передсердь не досягає шлуночків. Передсердя і шлуночки працюють незалежно один від одного, кожен в своєму ритмі. Частота скорочень передсердь нормальна, а частота шлуночкових скорочень звичайно менше 50 в хвилину, іноді знижується навіть до 20-30 в 1 хвилину.
До типових клінічних ознак блокади 1У ст. відносяться рідкісні серцеві скорочення, втрата свідомості, яка супроводжується судомами. Так звані, напади Морганьї-Адамса-Стокса. Атропін, изадрин, фуросемід. Водій ритму.
Використані джерела: medlecture.ru
Наскільки вона небезпечна?
