- Поняття і класифікація остеоартрозу
- Фактори ризику остеоартрозу
- Патофізіологія ОА
- Диференціальна діагностика
- симптоми остеоартрозу
- діагностика
- терапія
- Немедикаментозні методи контролю ОА:
- парацетамол
- капсаїцин
- Кортикостероїди (інтраартікулярних ін'єкції)
- Хондроітин
- Діацереїн
- дулоксетин
- Глюкозамін
- Гіалуронова кислота (інтраартікулярних ін'єкції)
- пероральні НПЗП
- Різедроновая кислота
- опіоїди
Марина Поздеева про патогенез і ефективної фармакотерапії даної патології
Остеоартроз (ОА) - поширене захворювання суглобів, причому простежується тенденція до зростання числа випадків ОА: за останнє десятиліття первинна захворюваність в РФ виросла на 20%, а загальна поширеність - на 48% [1]. При цьому ОА колінного суглоба входить в число основних причин втрати непрацездатності як у чоловіків, так і у жінок [1].
Поняття і класифікація остеоартрозу
При остеоартрозі переважно уражаються несучі вага суглоби: колінні, стегнові, плечові і суглоби попереково-крижового відділу. Порівняльне дослідження 2011 року показало, що місцевий анальгетик капсаїцин як знеболюючого препарату при ОА на 50% ефективніше, ніж плацебо. Інгібітор зворотного захоплення серотоніну і норадреналіну, антидепресант III покоління дулоксетин ефективніше плацебо усуває біль при ОА.
ОА представляє собою гетерогенну групу станів різної етіології і подібними біологічними, морфологічними і клінічними проявами. При ОА переважно уражаються несучі вага суглоби: колінні, стегнові, плечові і суглоби попереково-крижового відділу. Можуть постраждати дистальні і проксимальні міжфалангові суглоби, п'ястно-зап'ястні суглоби, проте подібна локалізація зустрічається набагато рідше. У розвитку захворювання важливу роль відіграють щоденні навантаження, які здебільшого даються на несучі суглоби.
Первинним, або ідіопатичним, вважається остеоартроз, причина якого залишається невстановленою. Він може бути локальним (вражені один або два суглоби) і генералізований (вражені три і більше суглобів). Локальний ОА найчастіше асоціюється з ураженням колінних суглобів (гонартроз) і тазостегнових суглобів (коксартроз). При вторинному ОА існує очевидна причина хвороби: травма, метаболічні порушення, інші ревматологічний захворювання в анамнезі і так далі.
Фактори ризику остеоартрозу
Причини виникнення остеоартрозу суглобів можуть бути наступні:
- вік
- ожиріння
- травма
- спадковість (фамільна історія ОА)
- низький рівень естрогенів у жінок
- м'язова слабкість
- особливості праці (наприклад, регулярні важкі фізичні навантаження)
- інфекція
- акромегалія
- запальний артроз в анамнезі (наприклад, ревматоїдний артрит)
- спадкові метаболічні порушення (наприклад, алкаптонурія, гемохроматоз, хвороба Вільсона)
- гемоглобінопатії (наприклад, серповидно анемія, таласемія)
- невропатические розлади, що ведуть до розвитку суглоба Шарко (сирингомієлія, спинна сухотка, цукровий діабет)
- морфологічні фактори ризику (наприклад, вроджений вивих стегна)
- ураження кісткової тканини (хвороба Педжета, асептичний некроз і інші)
- хірургічні втручання на суглобах в анамнезі (наприклад, меніскектомія)
Патофізіологія ОА
Васкуляризация хряща - особливість розвитку остеоартрозу. Кровоносні судини проростають хрящове продовження суглобової поверхні, і з субхондральній зони починається окостеніння суглобової капсули
Первинний і вторинний ОА мають загальну патологічну основу. Раніше передбачалося, що ОА - це дегенеративний розлад, що виникає внаслідок біохімічного розпаду гиалинового хряща в синовіальних суглобах. Однак сьогодні прийнята дещо інша точка зору, яка передбачає, що страждає не тільки суглобовий хрящ, але і весь суглоб, в тому числі субхондральної кістки, синовіальна оболонка і прилеглі тканини.
Незважаючи на дегенеративну природу ОА, з'являється все більше свідчень того, що після синтезу хондроцитами і викиду в суглобову порожнину цитокінів розвивається запальний процес. Прозапальні медіатори (цитокіни інтерлейкін-1 і фактор некрозу пухлини) не беруть участі в деградації матриці [2], а активують хондроцити поверхневого шару хряща, що збільшує синтез матричних металопротеїназ і, отже, дегенерацію суглобового хряща.
У початковій стадії ОА через підвищення синтезу протеогліканів - основного компонента матриксу - відбувається набряк хряща. Цей етап може тривати кілька років або навіть десятиліть, і його основний прояв - це гіпертрофія суглобового хряща.
Далі, у міру прогресування ОА, рівень протеогликанов знижується до вкрай низьких значень, і змінюється їх якісний склад. Пошкоджений хрящ піддається перевантаженням, внаслідок чого підвищується синтез металопротеїназ (колагенази, стромелизина та інших). Вони сприяють подальшому руйнуванню протеогліканів і всієї коллагеновой мережі, що і зумовлює прогресуючу дегенерацію хряща. В результаті хрящ пом'якшується і втрачає еластичність і пошкоджується все сильніше. Мікроскопічно на гладкій поверхні суглобового хряща на цій стадії захворювання помітні лущення і вертикальні розколини.
Для ОА характерні васкуляризация хряща і зміни в субхондральної кістки. У ній формується активно Мінераліз остеоід, а потім утворюються субхондральні кісти і мікропереломи. Це призводить до розвитку субхондрального склерозу.
Диференціальна діагностика
Початкова мета, яка стоїть перед лікарем, - диференціація ОА від артритів, в тому числі ревматоїдного. Диференціальна діагностика грунтується на даних фізичного обстеження та історії хвороби. Картину доповнює рентгенологічне обстеження і лабораторні показники.
симптоми остеоартрозу
Типові симптоми, що вимагають лікування:
- біль в суглобах (перша ознака захворювання, може з'являтися на ранніх стадіях);
- зниження амплітуди руху, крепітація - хрускіт в суглобах (часто присутня);
- відчуття скутості під час або після відпочинку. Після сну характерна скутість суглобів - зазвичай менше 30 хвилин.
Симптоми при остеоартрозі кистей:
- найчастіше уражаються дистальні міжфалангові суглоби;
- можуть дивуватися проксимальні міжфалангові суглоби і суглоби біля основи великого пальця;
- вузли Гебердена (пальповані остеофіти в дистальних міжфалангових суглобах) більш характерні для жінок, ніж для чоловіків;
- запальні зміни, як правило, відсутні або залишаються непоміченими (маловираженими).
Ревматоїдний артрит (РА) переважно вражає зап'ястя, а також метакарпофаланговий і проксимальні міжфалангові суглоби. Поразка дистальних міжфалангових або суглобів попереково-крижового відділу для нього нехарактерно. Крім того, РА пов'язаний з тривалою (більше 1 години) ранкової скутістю, припухлістю і підвищенням температури суглобів.
Також ОА слід диференціювати від:
- аваскулярний некроз кісткової тканини
- фибромиалгия
- подагра і псевдоподагра
- анкілозуючий спондилоартрит
- нейропатіческая артропатия (суглоб Шарко)
- хвороба Лайма
- пателлофеморальний синдром
- псоріатичний артрит
діагностика
Діагностика остеоартрозу заснована на даних клінічного і рентгенологічного обстеження. У клінічних дослідженнях вивчалися можливості визначення кількості аутоантитіл і маркерів синовіальної рідини як індикаторів ОА [4]. Жоден з цих показників не довів своєї надійності для діагностики і контролю ОА.
Як правило, показники гострої фази запалення при ОА знаходяться в межах норми. У разі ерозивного артриту можливе підвищення ШОЕ. У синовіальній рідині визначаються лейкоцити в кількості нижче 2000 в мкл, з переважанням мононуклеарів.
Метод вибору в діагностиці ОА - рентгенографічне дослідження [5]. Деякі особливості суглобового хряща і м'яких тканин, які не відображаються на рентгенограмі, можна візуалізувати за допомогою МРТ. Однак у більшості пацієнтів з ОА в проведенні МРТ немає необхідності.
УЗД не грає ролі в повсякденній клінічній оцінці пацієнта з ОА. Воно може застосовуватися в якості інструменту для моніторингу дегенерації хряща, а також для проведення внутрішньосуглобових ін'єкцій.
Артроцентеза може допомогти виключити запальний артрит, інфекції або кристалічну артропатию, асоційовану з відкладенням мікрокристалів різного складу.
Від результатів діагностики залежить які методи будуть застосовуватися для лікування остеоартрозу.
терапія
Лікування остеоартрозу направлено на купірування больового синдрому і поліпшення функціонального стану суглоба. В оптимальному варіанті пацієнти повинні отримувати комбінацію нефармакологических методик і фармакотерапії [6].
Каталізують запальну реакцію в суглобі циклооксигеназа (ЦОГ) і ліпоксигенази (ЛОГ), які продукують медіатори запалення і болю (простагландини, в тому числі простагландин Е2 і лейкотрієни). Останні, крім прямої участі в патогенезі запалення, знижують поріг сприйняття болю в ураженому суглобі, тим самим посилюючи больові відчуття
![Марина Поздеева про патогенез і ефективної фармакотерапії даної патології Остеоартроз (ОА) - поширене захворювання суглобів, причому простежується тенденція до зростання числа випадків ОА: за останнє десятиліття первинна захворюваність в РФ виросла на 20%, а загальна поширеність - на 48% [1]](/wp-content/uploads/2019/12/uk-osteoartroz-1.png)
Немедикаментозні методи контролю ОА:
- нормалізація ваги [7]
- лікувальна гімнастика
- фізіотерапія
- трудотерапія
- розвантаження деяких суглобів (наприклад, коліна, стегна)
Фармакотерапія ОА, рекомендації Міжнародного товариства з вивчення ОА (OARSI), 2014 рік
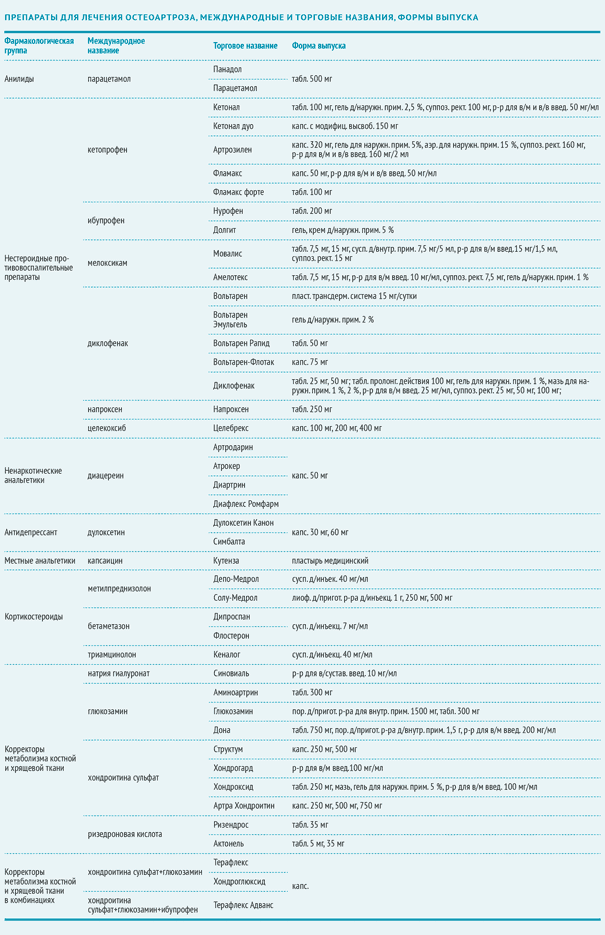
Застосовують наступні препарати для лікування остеоартрозу:
парацетамол
Медіатори запалення здатні стимулювати ангіогенез. Так, гіпоксія, яка часто виникає при запальному процесі, стимулює синтез фактора росту судинного ендотелію (VEGF). Зростання судин можуть стимулювати також фібриноген і клітини запалення: макрофаги, лімфоцити, тучні клітини і фібробласти.
Мета-аналіз 2010 року підтвердив ефективність парацетамолу в якості помірного знеболюючого засобу при ОА [8]. Однак дослідження показали підвищений ризик побічних ефектів, асоційованих із застосуванням парацетамолу, включаючи шлунково-кишкові (ЖК) прояви і мультиорганної порушення [8]. У зв'язку з цими даними OARSI рекомендує застосовувати препарат суворо відповідно до дозуванням і тривалістю курсу.
капсаїцин
Порівняльне подвійне сліпе рандомізоване дослідження 2011 року з участю 100 пацієнтів з ОА колінного суглоба показало, що місцевий анальгетик капсаїцин як знеболюючого препарату при остеоартрозі на 50% ефективніше, ніж плацебо [9].
Кортикостероїди (інтраартікулярних ін'єкції)
Останні дослідження демонструють клінічно значимий короткостроковий аналгетичний ефект [10]. Є ще кілька рекомендованих препаратів для лікування остеоартрозу.
Хондроітин
Чотири дослідження, які вивчають застосування хондроїтину при ОА, показали неоднозначні результати. В одних випробуваннях було виявлено деяку знеболюючу дію, а в інших ефект хондроїтину не відрізнявся від ефективності плацебо [11]. Крім того, фахівці Міжнародного товариства з вивчення ОА - OARSI відзначають високу ступінь неоднорідності досліджень і низька їх якість, в зв'язку з чим остаточна оцінка ефективності хондроитина вкрай утруднена. Таким чином, як симптоматичний засіб ефект хондроїтину визнаний сумнівним, а в якості препарату для лікування ОА не рекомендується.
Діацереїн
Мета-аналіз 2010 року, що вивчає дані шести досліджень за участю 1533 пацієнтів, виявив відносно помірний, але статистично значимий знеболюючий ефект ненаркотического анальгетика Діацереїн в порівнянні з плацебо [12]. У мета-аналізі також відзначено значне збільшення ризику діареї серед добровольців, які беруть діацереїн. Однак діацереїн визнаний більш безпечним, ніж НПЗП.
дулоксетин
Дослідження довели, що інгібітор зворотного захоплення серотоніну і норадреналіну, антидепресант III покоління дулоксетин ефективніше плацебо усуває біль при ОА [13]. Однак 16,3% пацієнтів, які отримують дулоксетин, відчувають побічні ефекти (в порівнянні з 5,6% в групі плацебо). До них відносяться нудота, сухість у роті, сонливість, втома, зниження апетиту, пітливість. У зв'язку з цим необхідність в застосуванні дулоксетину для лікування ОА в осіб з супутніми захворюваннями (цукровий діабет, артеріальна гіпертензія та інші серцево-судинні захворювання, ниркова недостатність, ЖК-кровотечі, депресія, обмеження фізичної активності, в тому числі і внаслідок ожиріння) визнана сумнівною *.
Глюкозамін
Мета-аналіз трьох рандомізованих контрольованих досліджень виявив позитивний ефект застосування порошку шипшини (5 г / день) як знеболюючий засіб при ОА в порівнянні з плацебо, проте ці дані потребують подальшого вивчення.
Два великих дослідження, які оцінювали ефективність глюкозаміну в лікуванні ОА дали суперечливі результати [6]. Одне дослідження показало статистично значимий анальгетический ефект, а інше засвідчили відсутність такого. Останній мета-аналіз, в який увійшло масштабне дослідження, що не довів ефективності глюкозаміну зовсім. На підставі цих даних фахівці OARSI прийшли до висновку про сумнівну ефективності глюкозаміну як симптоматичний засіб при ОА. Як засіб для лікування ОА не рекомендується [6].
Гіалуронова кислота (інтраартікулярних ін'єкції)
Результати клінічних досліджень (КД), які вивчають ефективність інтраартикулярного введення гіалуронової кислоти (ГК), виявилися спірними [6]. Суперечливі дані мета-аналізів і окремих досліджень ставлять під сумнів доцільність застосування препаратів гіалуронової кислоти при ОА колінного і тазостегнового суглобів. При ОА декількох суглобів ГК не рекомендується.
пероральні НПЗП
Прийом даних препаратів входить в рекомендації з лікування остеоартрозу пацієнтам без супутніх захворювань. При супутніх захворюваннях шлунково-кишкового тракту необхідно поряд з нестероїдними протизапальними препаратами призначати інгібітори протонної помпи. Пацієнтам із групи високого ризику (ЖК-кровотеча, інфаркт міокарда, хронічна ниркова недостатність в анамнезі) пероральні НПЗП категорично не рекомендуються.
Різедроновая кислота
Огляд літератури, проведений японськими вченими в 2010 році, свідчить, що високі дози ризедронату не зменшують вираженість симптомів ОА, проте можуть сприяти ослабленню прогресування ОА, зберігаючи структурну цілісність субхондральної кістки [14]. Лабораторно цей ефект проявляється зниженням рівня маркера деградації хряща CTX-II. Таким чином, ефективність резідроновой кислоти вимагає подальшого вивчення.
опіоїди
Дослідження показали помірну ефективність кодеїну і морфіну при ОА колінного і стегнового суглоба. Мета-аналіз 2006 року, проведений Кокранівський співтовариством за результатами плацебо-контрольованих досліджень за участю 1019 пацієнтів, виявив статистично значущі переваги трамадолу в порівнянні з плацебо [15].
Список джерел
- Фоломєєва О. М., Ердес Ш. Ф. Поширеність і соціальна значимість ревматичних захворювань в Російській Федерації // Доктор (ревматологія). 2007. № 10. С. 3-12.
- Poole AR. An introduction to the pathophysiology of osteoarthritis. Front Biosci. 1999 Oct 15. 4: D662-70.
- van Baarsen LG et al. Heterogeneous expression pattern of interleukin 17A (IL-17A), IL-17F and their receptors in synovium of rheumatoid arthritis, psoriatic arthritis and osteoarthritis ... Arthritis Res Ther. 2014. 16 (4): 426.
- Brandt KD. A pessimistic view of serologic markers for diagnosis and management of osteoarthritis. Biochemical, immunologic and clinicopathologic barriers. J Rheumatol Suppl. 1989 Aug. 18: 39-42.
- Recht MP et al. Abnormalities of articular cartilage in the knee: analysis of available MR techniques. Radiology. +1993 May. 187 (2): 473-8.
- Zhang W et al. OARSI recommendations for the management of hip and knee osteoarthritis, part I: critical appraisal of existing treatment guidelines and systematic review of current research evidence. Osteoarthritis Cartilage. 2007 Sep. 15 (9): 981-1000.
- Felson DT et al. Weight loss reduces the risk for symptomatic knee osteoarthritis in women. The Framingham Study. Ann Intern Med. Одна тисяча дев'ятсот дев'яносто дві Apr 1. 116 (7): 535-9.
- Bannuru RRDU, McAlindon TE. Reassessing the role of acetaminophen in osteoarthritis: systematic review and meta-analysis. Osteoarthritis Research Society International World Congress; 2010 Sep 23-26; Brussels, Belgium. Osteoarthritis Cartilage 2010 року; 18 (Suppl 2): P 250.
- Kosuwon W et al. Efficacy of symptomatic control of knee osteoarthritis with 0.0125% of capsaicin versus placebo. J Med Assoc Thai¼Chotmaihet Thangphaet 2010 року; 93 (10): 118e95. Epub 2010/10/27.
- Bannuru RR et al. Therapeutic trajectory of hyaluronic acid versus corticosteroids in the treatment of knee osteoarthritis: a systematic review and meta-analysis. Arthritis Rheum 2009 року; 61 (12): 1704-11.
- McAlindon TE et al. OARSI guidelines for the non-surgical management of knee osteoarthritis // Osteoarthritis and Cartilage. - 2014. - Т. 22. - №. 3. - С. 363-388.
- Bartels EM et al. Symptomatic efficacy and safety of diacerein in the treatment of osteoarthritis: a meta-analysis of randomized placebo-controlled trials. Osteoarthritis and Cartilage / OARS. Osteoarthritis Research Society 2010 року; 18 (3): 289-96.
- Citrome L, Weiss-Citrome A. A systematic review of duloxetine for osteoarthritic pain: what is the number needed to treat, number needed to harm, and likelihood to be helped or harmed? Postgrad Med 2012; 124 (1): 83.
- Iwamoto J. et al. Effects of risedronate on osteoarthritis of the knee // Yonsei medical journal. 2010. №. 2. 164-170 pp.
- Cepeda MS, Camargo F, Zea C, Valencia L. Tramadol for oste-oarthritis. Cochrane Database Syst Rev 2006; (3): CD005 522. Epub 2006/07/21.

