- патогенез
- Епідеміологія
- маніфестація
- діагностика
- лікування
- Результати лікування ХСДГ
- Характеристика власних спостережень
- Висновки
 Черепно-мозкова травма (ЧМТ) у сфері травматизму становить 30-50% і, згідно з даними ВООЗ, має тенденцію наростати в середньому на 2% в рік. Щорічно в Україні черепно-мозкову травму отримує близько 200 тис. Чоловік. Черепно-мозкові ушкодження призводять до інвалідизації 25-30% постраждалих. У структурі наслідків ЧМТ виділяється така нозологія, як хронічна субдуральна гематома (ХСДГ).
Черепно-мозкова травма (ЧМТ) у сфері травматизму становить 30-50% і, згідно з даними ВООЗ, має тенденцію наростати в середньому на 2% в рік. Щорічно в Україні черепно-мозкову травму отримує близько 200 тис. Чоловік. Черепно-мозкові ушкодження призводять до інвалідизації 25-30% постраждалих. У структурі наслідків ЧМТ виділяється така нозологія, як хронічна субдуральна гематома (ХСДГ).
За даними різних авторів, зустрічальність хронічних субдуральних гематом в структурі ЧМТ становить 1,1-8% і 1,72 випадку на 100 тис. Населення [4, 6]. З усіх субдуральних гематом хронічні складають 8-63%, а з усіх внутрішньочерепних хронічних гематом субдуральна складають 82-86% [4, 7]. На частку хронічних двосторонніх субдуральних гематом серед усіх внутрішньочерепних крововиливів припадає 0,57%, а серед хронічних субдуральних гематом - 5-18% [7, 8].
патогенез
Хронічна субдуральна гематома - поліетіологічне об'ємне внутрішньочерепний крововилив, яке знаходиться між твердою і павутинною мозковими оболонками, викликає місцеву або загальну компресію головного мозку і має капсулу, яка визначає всі особливості церебральних патофізіологічних реакцій, клінічний перебіг та лікувальну тактику [4].
Патогенетичний механізм, що обумовлює формування ХСДГ, і в даний час діськутабелен. За однією з версій, виникають 2 процесу:
1) розвиток навколишнього гематому васкуляризированной капсули з тонкостінними неповноцінними новоутвореними судинами;
2) розрідження кров'яного згустку з підвищенням онкотичного градієнта в зв'язку з розпадом крові і місцевим гіперфібринолізом.
Зазначені механізми призводять до збільшення обсягу гематоми за рахунок повторних мікро- і макрокровотеченій з судин капсули; судинної транссудации; наявності онкотического градієнта, спрямованого в порожнину гематоми; різко зниженою, аж до відсутності, що абсорбує можливості капсули [4].
Епідеміологія
Переважна більшість пацієнтів з ХСДГ - середнього та похилого віку. Більше 75% пацієнтів старше 50 років, а середній вік становить 50-60 років [7-11]. Кількість випадків ХСДГ на 3-м десятилітті життя - 0,13 на 100 000 населення в рік, в той час як на 7-му десятилітті - вже 7,4 на 100 000 населення в рік. В цілому частота ХСДГ становить 1-2 випадки на 100 000 населення в рік, більша частина хворих - чоловіки. Найбільш часто ідентифікується причина ХСДГ - травма голови, хоча у 25-50% пацієнтів травма в анамнезі відсутня. Клінічна маніфестація ХСДГ можлива через 2 тижні, а іноді місяці і навіть роки від передбачуваної черепно-мозкової травми. Більш ніж у 50% пацієнтів в анамнезі алкоголізм, що, ймовірно, пояснює труднощі при з'ясуванні травми в анамнезі. До інших чинників, що призводить до ХСДГ, відносяться: прийом антикоагулянтів, коагулопатії, епілепсія, операції шунтування при гідроцефалії [9, 12, 14]. Частота виявлення хронічних субдуральних гематом серед психіатричних і неврологічних хворих становить 0,6-2,7% [3, 12].
Існує багато різних класифікацій. Нами наведено класифікацію, на нашу думку найбільш повно відображає клінічні форми перебігу захворювання.
За класифікацією Areeni, Stanein (1969) виділяють:
1. псевдотуморозная форми:
- з переважанням внутрішньочерепної гіпертензії;
- тільки психічні порушення;
- з переважанням менінгеального синдрому.
2. Форми з атиповим перебігом:
- за типом мозкової судинної патології (інсульт, аневризма);
- ХСДГ з епіпріступамі;
- імітують картину медуллярной компресії.
Всі автори підкреслюють надзвичайну різноманітність клінічних проявів ХСДГ. За даними І.І. Астапенко і Е.А. Требелева (1970), клінічний перебіг ХСДГ атиповий в 40% випадків, а на думку В.Є. Ейгінсона (1972), загальноприйнята класична картина швидше виняток, ніж правило [1, 4, 6].
маніфестація
Основні типи клінічної маніфестації ХСДГ [9]:
1) повільно прогресуючий локальний неврологічний дефіцит, наприклад гемипарез;
2) симптоми підвищення внутрішньочерепного тиску (ВЧД);
3) зміни психічного статусу, такі як деменція або зміни особистості;
4) менінгеальний синдром з ригідністю м'язів шиї і світлобоязню;
5) ІНСУЛЬТОПОДІБНИМ синдром з раптовим розвитком локальних неврологічних симптомів;
6) синдром, що імітує церебральну циркуляторную недостатність у вигляді транзиторних ішемічних атак;
7) фокальні та генералізовані епілептичні припадки;
8) синдром, що імітує генералізований атеросклероз з головними болями, апатією, порушеннями пам'яті, зміною ходи.
діагностика
Діагностика ХСДГ включає збір анамнезу, оцінку скарг та неврологічного статусу, інструментальні методи обстеження, що включають рентгенологічні (оглядова краніографія), нейровізуалізаційні (КТ, МРТ, церебральна ангіографія), при відсутності останніх - ЕхоЕС [1-3, 5, 8, 11].
лікування
Основний метод лікування хронічних субдуральних гематом - хірургічний, але можливо і консервативне лікування. Вибір методу залежить від обсягу гематоми, наявності дислокаційної синдрому, наявності клінічної симптоматики [6-10, 12, 13].
Консервативне лікування хронічної субдуральної гематоми доцільно проводити хворим похилого і старечого віку з рівнем свідомості або більшими віковими 12 балам за шкалою коми Глазго (ШКГ), зі стабільним легко або помірно вираженим неврологічним дефіцитом, при товщині гематоми менше 10 мм, при зміщенні серединних структур менше 5 мм, без клінічних ознак здавлення стовбура мозку або комп'ютерно-томографічних ознак деформації базальних цистерн, при обсязі гематоми не більше 50 мл [8]. При консервативної терапії застосовувалися: аналгетики, протинабрякові, препарати, що покращують реологічні властивості крові, метаболізм нервової клітини, ноотропні, антиоксидантні препарати, вітамінотерапія.
У всіх інших випадках показано хірургічне лікування. Вибір методу хірургічного лікування також залежить від тяжкості стану пацієнта, клінічних проявів, вираженості дислокаційної синдрому [5, 8, 10].
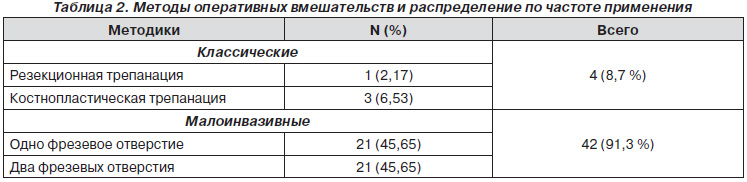
Хірургічні методи поділяються на класичні і малоінвазивні [5, 14].
До класичних методик відносяться:
- декомпресійна (резекційна) трепанація черепа;
- кістковопластичними трепанація.
Дані методи, як правило, застосовуються у випадках, коли пацієнт надходить в декомпенсированном стані, з вираженим дислокаційний синдромом, наявністю грубої осередкової симптоматики, багатокамерною гематоми.
У всіх інших випадках застосовуються малоінвазивні методики:
- видалення через фрезові отвори;
- twist-drill методика;
- ендоскопічні методики хірургічного лікування з різними варіантами дренування або без нього.
В даний час перевага віддається малоінвазивним методам хірургічного лікування [4, 5, 14].
ускладнення
Зазвичай евакуація більшої порції гематоми призводить до регресу симптомів і резорбції гематоми.
Найбільш часті ускладнення [9]:
- післяопераційні рецидиви ХСДГ;
- післяопераційний набряк мозку;
- пневмоцефалія;
- вторинні крововиливи в мозок;
- судоми.
Частота післяопераційних рецидивів ХСДГ в залежності від методу операції представлена в табл. 1 [1, 2, 13, 14].
![1 [1, 2, 13, 14]](/wp-content/uploads/2020/02/uk-vikovi-aspekti-hronicnih-subduralnih-gematom-2.jpg)
Результати лікування ХСДГ
Результати лікування ХСДГ залежать перш за все від передопераційного неврологічного статусу. Рівень смертності у пацієнтів, які перебували в свідомості або стані оглушення перед операцією, - 5%, тоді як у пацієнтів, що знаходилися в сопорі або комі, - 13% [4, 5, 8]. При хірургічному лікуванні ХСДГ летальність становить 25% [5, 6, 13]. Встановлено, що розміри гематоми не впливають на результат захворювання [5, 8, 12]. Різні автори повідомляють, що смертність як при двосторонньої локалізації ХСДГ, так і при односторонній однакова [5, 12].
Існує залежність між віком пацієнтів і результатами лікування. Деякі автори повідомляли про трикратне збільшення смертності у пацієнтів старше 50 років. На противагу цьому інші дослідники не знаходили прямий кореляційної залежності між віком і смертністю [5, 7, 9, 11, 12].
Результати лікування ХСДГ як оперативного, так і консервативного за шкалою результатів Глазго, за даними інституту нейрохірургії ім. М.М. Бурденко (Москва), розподілилися наступним чином: гарне відновлення - в 81,8% спостережень; помірна інвалідизація - в 13,8%; груба інвалідизація - в 2,2%; вегетативний стан - в 1,1%; летальні випадки - в 0,8% спостережень [1]. Однак деякі дослідники повідомляють про важку інвалідизації 15-20% хворих [1, 5, 7].
Характеристика власних спостережень
За період з 2005 року по теперішній час проведено лікування 54 хворих з ХСДГ, з них чоловіків 36 (66,7%), жінок - 18 (33,3%), які розподілилися за наступними віковими групами:
- 18-44 роки - 5 (9,26%);
- 45-64 роки - 27 (50%);
-> 65 років - 22 (40,74%).
За даними наших спостережень, переважають пацієнти средневозрастной працездатної категорії людей.
Розподіл хворих за обсягом ХСДГ:
- <60 см3 - 13 (24,07%);
- 80 см3 - 9 (16,67%);
- 100 см3 - 17 (31,48%);
- 120 см3 - 7 (12,96%);
- 150 см3 - 4 (7,41%).
У випадках двостороннього розташування загальний обсяг гематом склав 200-300 см3.
За локалізацією ХСДГ розподілилися наступним чином:
- односторонні - 50 (92,6%);
- двосторонні - 4 (7,4%).
За клінічної маніфестації спостереження розподілилися наступним чином (рис. 1).
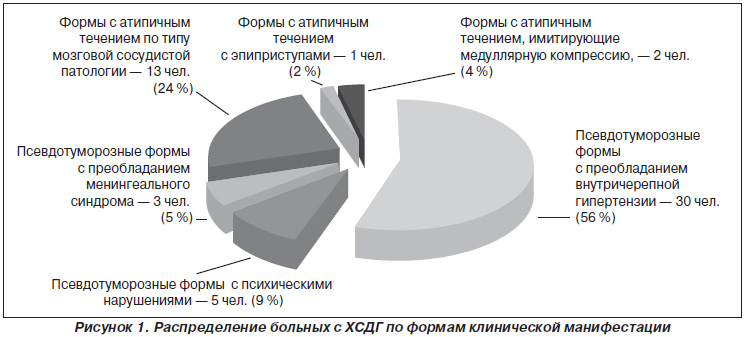
Всього спостережень з псевдотуморозной формою маніфестації - 38, з атиповим перебігом - 16.
Консервативно було проліковано 8 (14,81%) пацієнтів. У цієї групи пацієнтів перебіг захворювання був за типом псевдотуморозной форми з переважанням внутрішньочерепної гіпертензії. Всі пацієнти були виписані з поліпшенням стану, за шкалою результатів Глазго - з хорошим відновленням.
У нашій клініці для лікування ХСДГ застосовують в основному хірургічні малоінвазивні методи лікування, коли гематоми видаляють через фрезевое отвір, після чого вводять дренажі в порожнину гематоми і встановлюють приточно-отточное промивну систему. Порожнина ХСДГ протягом 48-72 год промивають підігрітим фізіологічним розчином. Промивання порожнини ХСДГ в післяопераційному періоді забезпечує активну видалення фибринолитических речовин із залишками крові, що попереджає повторні кровотечі з капсули гематоми, рецидиви ХСДГ, сприяє поступовому расправлению мозку, при цьому знижується ризик післяопераційного постдекомпрессіонного набряку і проводиться профілактика пневмоцефалии.
Післяопераційна летальність склала 5 (10,87%).
Результати хірургічного лікування за шкалою результатів Глазго розподілилися по групах: 1) з хорошим відновленням виписано 34 пацієнта (62,96%); 2) з помірною інвалідизацією - 5 (9,26%); 3) з важкої інвалідизації - 2 (3,7%); 4) у вегетативному стані пацієнтів не було; 5) з летальним результатом - 5 (9,26%) випадків. Високий відсоток летальності обумовлений тим, що всі померлі пацієнти надходили в украй важкому стані за шкалою коми Глазго (Teasdale GM, Jennett B., 1974) - 3-6 балів.
Вашій увазі ми представляємо найбільш цікаві клінічні випадки, які зустрілися в нашій практиці.
1. Клінічний випадок атипового перебігу ХСДГ по типу псевдотуморозной форми з психотической маніфестацією і переважанням інтелектуально - мнестичних порушень.
Пацієнтка М., 46 років, поступила 01.03.10 в приймальне відділення міської лікарні № 1 ім. Н.І. Пирогова зі скаргами на головний біль, загальну слабкість, запаморочення, порушення пам'яті. Вважає себе хворою протягом 2 тижнів. Госпіталізована у відділення терапії з діагнозом: хронічна анемія? Астеноневротичний синдром.
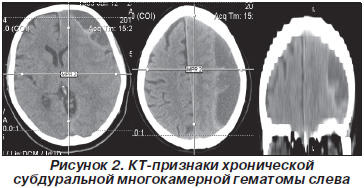
Проведена КТ головного мозку 01.03.10: КТ-ознаки хронічної субдуральної багатокамерною гематоми зліва. 01.03.10 переведена в нейрохірургічне відділення для подальшого лікування.
На момент переведення: загальний стан хворої середнього ступеня тяжкості. ЧДД - 18 в 1 хв. АТ - 130/70 мм рт.ст. Пульс - 68 в 1 хв. При перекладі при більш ретельному з'ясуванні анамнезу з'ясовано, що пацієнтка отримала травму голови близько 1 року тому в результаті падіння з висоти зростання (побутова травма). У неврологічному статусі: свідомість ясна, ШКГ - 15 балів. Емоційно лабільна, ейфорічна, різко знижена критика до свого стану, виражені мнестичні розлади. Зіниці D = S, фотореакції живі. Рухи очних яблук збережені в повному обсязі. Слабкість конвергенції з 2 сторін. Носогубні складки без асиметрії. Фонації і ковтання збережені. Мова по середній лінії. Слабо виражений правобічнийгеміпарез: сила м'язів до 4 балів. Глибокі D ≤ S, вище зліва. Патологічних рефлексів немає. Менінгеальних симптомів немає. Розладів чутливості не виявлено. Координаторні проби - динамічні з інтенцією і дисметрія. Функція тазових органів не порушена.
З огляду на клініко-неврологічні зіставлення і дані додаткових методів обстеження (рис. 2), 09.03.10 вироблено оперативне втручання: кістковопластичними трепанація черепа в лівій тім'яно-скроневої області. Видалення хронічної субдуральної гематоми над лівої гемісфери. 17.03.10 (на 5-ту добу післяопераційного періоду). Сила м'язів в правій нозі - 5 балів, в руці - 4 бали.
01.04.10 (на 23-ю добу післяопераційного періоду) настав повний регрес психоневрологічної симптоматики (за шкалою результатів Глазго (GOS) 1-й рівень). Катамнез: через 3 місяці повернулася до роботи, зазначає періодичний головний біль, більше пов'язану зі зміною метеоумов; через 6 місяців GOS - 1-й рівень, особливих скарг не пред'являє; через 12 місяців GOS - 1-й рівень, вважає себе здоровою.
2. Клінічний випадок атипового перебігу ХСДГ за типом мозкової судинної патології.
Пацієнт Т., 84 років. 19.04.10 вступив в неврологічне відділення Міської лікарні № 1 ім. Н.І. Пирогова зі скаргами на періодичні головні болі дифузного характеру, шум у вухах, запаморочення при ходьбі, швидку стомлюваність, загальну слабкість. Вважає себе хворим близько 2 міс. ЧДД - 18 в 1 хв. АТ - 130/70 мм рт.ст. Пульс - 78 в 1 хв.
У неврологічному статусі: свідомість ясна, ШКГ - 15 балів. Адекватний, орієнтований. Зіниці D = S, фотореакції живі. Рухи очних яблук збережені в повному обсязі. Слабкість конвергенції з 2 сторін. Носогубні складки без асиметрії. Фонації і ковтання збережені. Мова по середній лінії. Помірний правобічнийгеміпарез: сила м'язів до 4 балів. Глибокі рефлекси D = S, без різниці сторін. Патологічних рефлексів немає. Менінгеальних симптомів немає. Розладів чутливості не виявлено. Координаторні проби - динамічні з інтенцією і дисметрія. Функція тазових органів не порушена.
Поставлено діагноз: дисциркуляторна енцефалопатія II ст. Синдром хребетної артерії, остеохондроз шийного відділу хребта, гіпертонічна хвороба II ст.
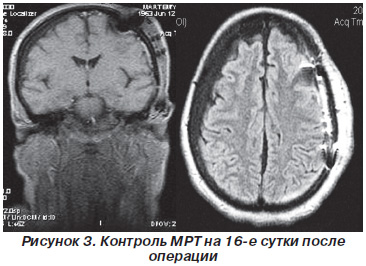
У зв'язку з наростанням психоневрологічного синдрому і правобічної пірамідної недостатності 28.10.10 вироблено МРТ головного мозку - МР-ознаки субдуральної гематоми над лівої гемісфери - пізня подострая стадія. САК. Латеральна дислокація до 12 мм (рис. 4).
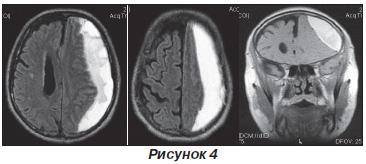
Після цього пацієнт переведений в нейрохірургічне відділення.
При перекладі з'ясовано, що пацієнт протягом поточного року декілька разів падав після нападів запаморочення, загальний стан хворого середнього ступеня тяжкості. Скарги на головний біль, загальну слабкість, Слабкість в правих кінцівках. ЧДД - 18 в 1 хв. АТ - 130/70 мм рт.ст. Пульс - 78 в 1 хв.
У неврологічному статусі: свідомість ясна, ШКГ - 15 балів. Емоційно лабільний, ейфорічен, дезорієнтований в часі і місці, частково орієнтований в особистості, знижена критика до свого стану, виражені мнестичні розлади. Зіниці D = S, фотореакції живі, среднеразмашісти горизонтальний ністагм. Рухи очних яблук збережені в повному обсязі. Слабкість конвергенції з 2 сторін. Носогубні складки без асиметрії. Фонації і ковтання збережені. Мова по середній лінії. Помірний правобічнийгеміпарез: сила м'язів до 4 балів. Глибокі рефлекси D ≥ S, вище справа. Патологічних рефлексів немає. Менінгеальних симптомів немає. Розладів чутливості не виявлено. Координаторні проби - динамічні з інтенцією і дисметрія. Функція тазових органів не порушена.
28.04.10 вироблено оперативне втручання, спрямоване на видалення хронічної субдуральної гематоми через 2 фрезевих отвори, декомпресія головного мозку, залишений пасивний субдуральний дренаж (вилучено на 2-у добу післяопераційного періоду).
Післяопераційний період протікав гладко: на 3-ю добу післяопераційного періоду настав повний регрес общемозговой симптоматики, на 5-ту добу відзначається частковий регрес психоневрологічного синдрому (хворий повністю орієнтований в місці і особистості, зберігається зниження критики до свого стану, розлади пам'яті), повний регрес левосторонней пирамидной недостаточности — сила мышц во всех конечностях — 5 баллов.
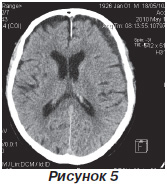 На 20-ту добу проведена контрольна КТ головного мозку (рис. 5) - над лівою півкулею візуалізується залишкова порожнину, що не викликає компресію, зміщення шлуночкової системи немає.
На 20-ту добу проведена контрольна КТ головного мозку (рис. 5) - над лівою півкулею візуалізується залишкова порожнину, що не викликає компресію, зміщення шлуночкової системи немає.
На момент виписки, 23-ю добу, відзначається неповний регрес розладів ВНД: пацієнт адекватний, орієнтований в місці, часу, особи, вільно вступає в контакт, але зберігається зниження асоціативного мислення і фиксационной пам'яті. Катамнез: через 3 місяці GOS - 2-й рівень: осередкової симптоматики немає, зберігається помірний вестибуло-атактичний синдром з помірним порушенням функції ходьби, періодичні головні болі; через 6 місяців зберігається колишня симптоматика, GOS - 2, осередкової симптоматики немає.
3. Клінічний випадок атипового перебігу ХСДГ по типу картини імітує медуллярной компресії.
Хворий Ш., 67 років, надійшов 12.03.10 в приймальне відділення КУ «Міська лікарня № 1 ім. Н.І. Пирогова »зі скаргами на слабкість в нижніх і верхніх кінцівках. Зі слів хворого вважає себе хворим з 05.03.10 р, коли почала наростати слабкість в лівої нижньої кінцівки, потім в лівій руці, потім - в правій нозі і руці. Госпіталізовано в неврологічне відділення з діагнозом: цервікальна мієлопатія неуточненими генезу, тетрапарез. 16.03.10 MРT шийного відділу хребта: МР-ознаки компресії спинного мозку на тлі деформації тіл С3-С6. Підвищення МР-сигналу від спинного мозку на висоті компресії. Артроз лівого суглоба С2-С3, правого суглоба - C7-Th1. Незважаючи на проведену терапію, поглиблюється як общемозговая, так і вогнищева неврологічна симптоматика: наростає інтенсивність головного болю, зниження функцій вищої нервової діяльності і вираженість тетрапареза. 24.03.10 проводиться MРT головного мозку: МР-ознаки двосторонніх субдуральних гематом над півкулями головного мозку, з огляду на характер МР-сигналу - хронічна стадія. Латеральна дислокація зліва направо 4 мм. МР-ознаки ХНМК у вигляді вогнищ енцефаломаляції півкуль ГМ судинного генезу. Церебральна субатрофия. Енцефалопатія судинного генезу II-III ст. Асиметрія венозного кровотоку ЗЧЯ.
Для подальшого лікування пацієнт переведений у відділення нейрохірургії, де при більш детальному зборі анамнезу виявлено, що 10.01.10 він впав, послизнувшись на вулиці, вдарився потилицею. Свідомість не втрачав, блювоти не було, за медичною допомогою не звертався.
На момент надходження до відділення нейрохірургії стан пацієнта середнього ступеня тяжкості. Шкіра і видимі слизові рожеві. Дихання проводиться з двох сторін, хрипів немає. ЧДД - 18 в 1 хв. АТ - 140/90 мм рт.ст. Пульс - 72 в 1 хв.
Неврологічний статус: помірне оглушення ШКГ - 14 балів. Дезорієнтований в місці і часу, орієнтований в особистості. Відзначається зниження асоціативного мислення, виражені мнестичні розлади, помірні головні болі. Виражений астенічний синдром. Зіниці D = S, фотореакції живі. Рухи очних яблук збережені в повному обсязі. Носогубні складки без асиметрії. Фонації і ковтання збережені. Мова по середній Лінії. Тетрапарез: помірний в руках - сила м'язів 3 бали, виражений в ногах - до 2 балів. Глибокі рефлекси високі, вище зліва. Патологічних рефлексів немає. Менінгеальних симптомів немає. Розладів чутливості не виявлено. Координаторні проби - динамічні з інтенцією і дисметрія. Функція тазових органів не порушена.
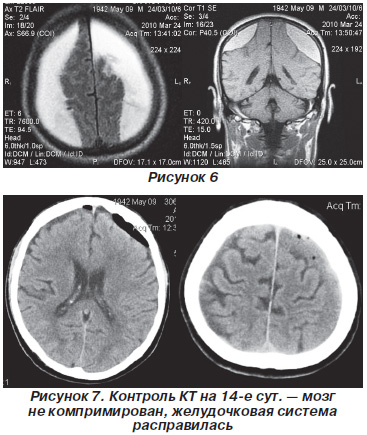
З огляду на клініко-неврологічні зіставлення і дані додаткових методів обстеження, 26.05.10 вироблено оперативне втручання: видалення двосторонньої субдуральної гематоми через 4 фрезевих отвори.
Післяопераційний період протікав гладко: на 3-ю добу післяопераційного періоду настав повний регрес общемозговой симптоматики, на 5-ту добу регресував верхній парапарез: сила м'язів в руках - 5 балів, в ногах - 3-4; на 15-ту добу повний регрес неврологічної симптоматики: сила м'язів з рук і ніг - 5 балів. Післяопераційні рани зажили первинним натягом. Шви зняті на 10-ту добу. На момент виписки відзначається частковий регрес розладів ВНД: пацієнт адекватний, орієнтований в місці, часу, особи, вільно вступає в контакт, але зберігається зниження асоціативного мислення і фиксационной пам'яті.
На 21-у добу після операції хворий виписаний з повним регресом клініко-неврологічної симптоматики (за шкалою результатів Глазго - 1-й рівень). Катамнез: через 3 місяці - по GOS 1-й рівень: астеновегетативний синдром у вигляді швидкої стомлюваності і помірного зниження якості життя; через 12 місяців - вважає себе здоровим.
Висновки
1. Вважаємо, що проблема ХСДГ зберігає свою актуальність на увазі поширеності в працездатному віці і труднощі діагностики.
2. Діагностика субдуральних гематом залишається складною по теперішній час, що обумовлено: часто (до 50%) відсутністю достовірного травматичного анамнезу, відсутністю настороженості суміжних фахівців до даної проблеми і, найчастіше, атиповим перебігом, обумовленим віковими атрофічнимизмінами кори головного мозку. При ХСДГ рання клінічна діагностика утруднена відсутністю клінічних дислокаційних ознак.
3. Ретельний збір анамнезу, настороженість з даної проблеми, обов'язкове застосування методів нейровізуалізації (КТ та МРТ) допоможуть правильно і своєчасно поставити діагноз, вчасно почати лікування і підвищать шанс хворого на одужання, навіть у випадках атипового перебігу.
4. З огляду на дані літератури та результати власних клінічних спостережень, можна зробити висновок, що найбільш перспективними є малоінвазивні методи видалення гематом з наступним дренуванням.
Госпіталізована у відділення терапії з діагнозом: хронічна анемія?
